Czy można mieć poważne uszkodzenie nerwu wzrokowego, nie wiedząc o tym przez lata? To pytanie dotyka sedna problemu.
Jaskra to przewlekłe, postępujące uszkodzenie nerwu wzrokowego. Nieleczona prowadzi do trwałej utraty widzenia, a wiele osób nie ma objawów na początku.
W praktyce Podejrzenie jaskry oznacza potrzebę zestawu badań, nie tylko jednego pomiaru. Lekarz szuka zgodności kilku elementów: ciśnienia wewnątrzgałkowego, wyglądu nerwu wzrokowego, pola widzenia oraz kąta przesączania.
Badania są zwykle bezbolesne i ambulatoryjne. Czasem potrzebna jest obserwacja i powtarzanie testów, by stwierdzić postęp tej choroby.
Poradnik jest szczególnie przydatny dla osób 40+, z obciążeniami rodzinnymi, chorobami naczyniowymi, krótkowzrocznością lub stosujących sterydy.
Kluczowe wnioski
- Jaskra może rozwijać się bezobjawowo — nie oceniaj widzenia tylko subiektywnie.
- Podejrzenie jaskry wymaga kilku badań, a nie jednego wyniku.
- Badania są bezbolesne i dostępne ambulatoryjnie.
- Obserwacja w czasie bywa konieczna do rozpoznania.
- Osoby 40+ i z czynnikami ryzyka powinny zwrócić uwagę na badania wzroku.
Kiedy pojawia się podejrzenie jaskry i dlaczego nie warto czekać
Pierwsze sygnały o problemie z oczami często są subtelne i łatwe do przeoczenia.
Objawy najczęściej to stopniowe zawężanie pola widzenia, gorsza orientacja „kątem oka” i potykanie się o przeszkody.
W codziennych sytuacjach zauważysz to podczas jazdy, w tłumie lub przy poruszaniu się po nieznanym miejscu.
Często pierwsze objawy jaskry są niezauważalne, bo mózg „wypełnia” ubytki. Dlatego zwykłe czytanie tablicy z literami może nie wykryć problemu.
Okresowe wzrosty ciśnienia mogą dawać bóle głowy, bóle w okolicy czoła i skroni, zmęczenie oczu, zamglone widzenie lub tęczowe „halo” wokół świateł.
Kiedy nie czekać: nagły, bardzo silny ból oka, czerwone, twarde oko, nudności lub wymioty i szybkie pogorszenie widzenia to stan pilny — trzeba zgłosić się natychmiast.
- Grupy podwyższonego ryzyka: osoby po 40. roku życia, z obciążeniem rodzinnym, krótkowzrocznością lub chorobami naczyniowymi.
- Praktyczna wskazówka: zasłoń jedno oko i porównaj widzenie — to szybki test, który można spokojnie opisać lekarzowi.
| Objaw | Jak się objawia | Co zrobić |
|---|---|---|
| Zawężenie pola widzenia | Trudności z widzeniem obwodowym, potknięcia | Skonsultować okulistę, wykonać perymetrię |
| Halo i zamglenie | Tęczowe koła przy świetle, zamglony obraz | Ocena ciśnienia i badanie przedniego odcinka oka |
| Ostry atak | Ból oka, nudności, nagłe pogorszenie widzenia | Pilna wizyta POZ lub oddział okulistyczny |
Podejrzenie jaskry a wywiad i ocena ryzyka u okulisty
Wywiad okulistyczny to pierwszy krok do zrozumienia ryzyka u konkretnego pacjenta. Lekarz pyta o występowanie choroby w rodzinie, wcześniejsze pomiary ciśnienia, urazy czy operacje oka oraz stosowane leki — w tym sterydy.
W karcie zdrowia lekarz zapisuje też choroby ogólnoustrojowe: cukrzycę, nadciśnienie, skłonność do niskiego ciśnienia i migreny. Objawy naczyniowe, jak marznące dłonie, przyciągają uwagę, bo wpływają na przepływ krwi do nerwu.
Dlaczego to ważne? Zebrane informacje pomagają określić, czy bardziej prawdopodobna jest jaskrę, nadciśnienie oczne czy inna przyczyna ubytków pola widzenia. Wywiad nie stawia rozpoznania, lecz tworzy mapę ryzyka i plan badań.
- Typowe pytania: kto w rodzinie miał chorobę oczu, wcześniejsze wyniki, lista leków.
- Ocena wstępna: jakość widzenia, asymetrie między oczami i objawy subiektywne pacjenta.
- Praktyczna wskazówka: zabierz listę leków i informacje o chorobach przewlekłych — przyspiesza decyzje diagnostyczne.
Ważne: podejrzenie może dotyczyć także młodszych osób przy obciążeniu rodzinnym. Szybkie zebranie danych ułatwia ocenę ryzyka uszkodzenia nerwu lub nerwów wzrokowych i przyspiesza dalszą diagnostykę.
Badanie w lampie szczelinowej i ocena przedniego oraz tylnego odcinka oka
Biomikroskop to podstawowe narzędzie okulisty do oceny struktur oka i wykrywania zmian mogących sugerować jaskrę.
Badanie obejmuje przedni odcinek gałki ocznej: rogówkę, komorę przednią i tęczówkę. Lekarz sprawdza także elementy wpływające na odpływ cieczy wodnistej, takie jak kąty przesączania.
Pacjent siada przy aparacie, a okulista oświetla oko wąską wiązką światła. Czasem stosuje się krople rozszerzające źrenicę — wtedy obraz tylnego odcinka oka jest lepiej widoczny.
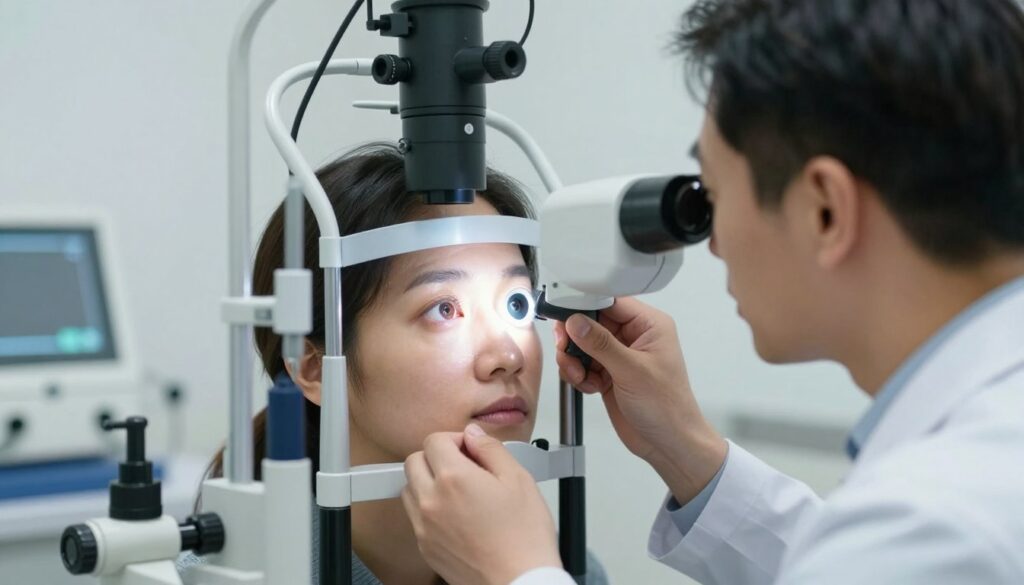
W lampie szczelinowej można szybko zauważyć stany zapalne, zmiany soczewki czy inne patologie imitujące objawy. Ocena dna oka jest kluczowa, bo jaskra uszkadza nerw wzrokowy, a nie tylko podwyższa ciśnienie.
- Co lekarz widzi od ręki: zapalenia, zmiany wtórne, blizny i cechy zaburzeń odpływu.
- Znaczenie: wynik tego badania rzadko rozstrzyga o rozpoznaniu, ale jest fundamentem dalszych testów.
- Organizacja: badanie jest bezbolesne; po kroplach może być krótkotrwałe zamglenie, więc nie planuj prowadzenia auta bez opieki.
| Element oceny | Co ocenia | Znaczenie dla diagnostyki |
|---|---|---|
| Rogówka | Przezierność, blizny | Wyklucza inne choroby oczu imitujące objawy jaskry |
| Komora przednia i tęczówka | Kąt przesączania, zrosty | Ocena odpływu cieczy wodnistej i ryzyka zamknięcia kąta |
| Dno oka (tarcza nerwu wzrokowego) | Bladość tarczy, ubytki włókien nerwowych | Kluczowe dla oceny uszkodzenia wzroku i planu leczenia |
Pomiar ciśnienia wewnątrzgałkowego i jego interpretacja
Wielokrotne pomiary pokazują, czy wynik to stała wartość, czy chwilowa zmienność. Tonometria to podstawowy pomiar ciśnienia w oku i wykonuje się ją ambulatoryjnie.
W praktyce prawidłowe ciśnienie zwykle nie przekracza 21 mmHg. Jednak wysokie ciśnienia nie oznaczają automatycznie jaskry, a prawidłowe ciśnienie nie wyklucza jaskry normalnego ciśnienia.
Lekarz porównuje wynik z obrazem tarczy nerwu i polem widzenia. Im dłużej i wyżej utrzymuje się ciśnienie, tym większe ryzyko rozwoju choroby, dlatego czasem zaleca się obniżenie ciśnienia nawet przy wartościach w granicach normy.
- Tonometria powtarzana jest z powodu zmienności dobowej i wpływu warunków.
- U niektórych występuje nadciśnienie oczne (IOP >21 mmHg) bez uszkodzeń — decyzja o leczeniu zależy od całościowego ryzyka.
- Porada dla pacjenta: nie porównuj wyników z różnych gabinetów bez informacji o metodzie pomiaru i grubości rogówki (pachymetria).
Pachymetria, czyli grubość rogówki, która zmienia odczyt ciśnienia
Pachymetria mierzy grubość rogówki i pomaga poprawnie odczytać wynik tonometrii. To prosty test, który wpływa na interpretację wartości ciśnienia w oku.
Dlaczego to ważne? Cienka rogówka może sprawiać, że pomiar ciśnienia bywa niedoszacowany. W praktyce oznacza to, że ryzyko uszkodzeń nerwu jest wyższe niż wynika z samego odczytu.
Badanie jest krótkie i bezbolesne. W gabinecie używa się urządzenia, które na sekundę mierzy grubość rogówki. Zwykle zleca je okulista przy podejrzeniu jaskry lub gdy wyniki tonometrii są niespójne.
- Funkcja: pachymetria weryfikuje pomiar ciśnienia wewnątrzgałkowego i pomaga rozróżnić nadciśnienie oczne od choroby.
- Skutki dla pacjenta: osoby z cienką rogówką mogą wymagać częstszych kontroli pola widzenia i oceny tarczy nerwu.
- Praktyczna zasada: nie interpretuj wyniku bez informacji o grubości rogówki — to częsta przyczyna sprzeczności między gabinetami.
Gonioskopia i ocena kąta przesączania oraz odpływu cieczy wodnistej
Gonioskopia to badanie pozwalające ocenić, czy kąt przesączania jest drożny i czy odpływ cieczy wodnistej działa prawidłowo.
Badanie wykonuje się pośrednio za pomocą soczewki gonioskopowej. Lekarz zazwyczaj używa kropli znieczulających, badanie jest krótkie i niebolesne.
Ocena kąta ma praktyczne znaczenie: w przypadku zamykającego się kąta istnieje ryzyko ostrego ataku, wymagającego pilnej interwencji.
Dlaczego to ważne? Wynik gonioskopii pomaga różnicować jaskra otwartego kąta od postaci z mechanizmem zamykania. To wpływa na wybór terapii — od obserwacji do leczenia laserowego.
„Ocena kąta przesączania jest jednym z kluczowych elementów diagnostycznej układanki obok pomiaru ciśnienia, oceny tarczy nerwu i pola widzenia.”
- Umożliwia ocenę budowy kąta i drożności odpływu cieczy wodnistej oka.
- Wynik wskazuje na ryzyko nagłego wzrostu ciśnienia w gałce ocznej.
- Decyduje o dalszym postępowaniu: obserwacja, krople czy zabieg laserowy.
Badania nerwu wzrokowego i tarczy nerwu: jak wykrywa się uszkodzenia
Ocena struktury nerwu bywa decydująca przy rozpoznawaniu wczesnych zmian chorobowych.
Co lekarz ocenia: wygląd tarczy nerwu, asymetrię między oczami, powiększenie zagłębienia i zgodność obrazu z innymi wynikami.
W jaskra uszkodzenia strukturalne często występują wcześniej niż ubytki pola widzenia.
Dlatego badania obrazowe są kluczowe: OCT, HRT i GDx analizują warstwy włókien nerwowych oraz GCL/GCC — warstwy komórek zwojowych.
Co wnosi każda metoda: OCT pokazuje grubość warstw, HRT mapuje topografię tarczy nerwu, GDx ocenia polarizację włókien.
Znaczenie ma progresja w czasie. Pojedynczy wynik może być niejednoznaczny.
Powtarzalne pogorszenie parametrów jest mocnym argumentem do wdrożenia leczenia.
| Metoda | Co ocenia | Praktyczne znaczenie |
|---|---|---|
| OCT | Grubość RNFL i GCL/GCC | Wczesne wykrywanie ubytków strukturalnych |
| HRT | Topografia tarczy nerwu | Monitorowanie zmian kształtu i zagłębienia |
| GDx | Analiza włókien nerwowych | Ocena uszkodzenia włókien przed zmianami funkcji |
Przy podejrzanym nerwie wzrokowym nawet prawidłowe ciśnienie oka nie kończy diagnostyki.
Wskazówka: wykonuj badania kontrolne w tych samych warunkach i z tymi samymi urządzeniami, by wiarygodnie śledzić zmiany.
Perymetria komputerowa i testy pola widzenia: potwierdzanie ubytków
Perymetria komputerowa ocenia, czy w polu widzenia występują typowe ubytki zgodne z uszkodzeniem nerwu wzrokowego. To badanie funkcjonalne pomaga potwierdzić, że zmiany strukturalne odpowiadają zaburzeniom widzenia.
Jak wygląda badanie? Pacjent koncentruje wzrok na punkcie centralnym i naciska przycisk na sygnał świetlny. Test trwa zwykle kilka minut dla każdego oka i wymaga skupienia oraz odpoczynku między seriami.
Wyniki trzeba interpretować razem z obrazem nerwu. Jeśli tarcza nerwu jest prawidłowa, okulista szuka innych przyczyn ubytków widzenia, takich jak choroby siatkówki czy naczyniowe.
Do badań uzupełniających należą testy przesiewowe, takie jak FDT. Są szybkie i pomocne w monitorowaniu pacjenta, ale nie zastępują pełnej perymetrii.
- Powtarzanie: pojedynczy test może być obciążony błędem; istotna jest powtarzalność ubytków.
- Praktyczna wskazówka: gorszy wynik nie zawsze oznacza progresję — sprawdź korekcję, zmęczenie i współpracę podczas badania.
Powtarzalne, zgodne ubytki w perymetrii i korelacja z obrazem nerwu zwiększają pewność rozpoznania tej choroby.
Co dalej po badaniach: obserwacja, częstotliwość kontroli i moment włączenia leczenia
Decyzja o terapii opiera się na obrazie badań obrazowych i wynikach perymetrii, nie tylko na pojedynczym pomiarze ciśnienia.
Po diagnostyce mogą wystąpić cztery scenariusze: wykluczenie choroby, rozpoznanie nadciśnienia ocznego, rozpoznanie jaskrę albo obserwacja w kierunku jaskrę. Lekarz ustala częstotliwość kontroli według ryzyka i tempa zmian.
Kiedy leczyć? Wskazaniem są progresja w OCT/HRT/GDx lub powtarzalne ubytki w polu widzenia — nawet przy prawidłowym ciśnieniu. Celem jest obniżenie ciśnienia do wartości, przy której nie postępuje uszkodzenie nerwu.
Pierwszy krok to krople. Jeśli to nie wystarcza, rozważa się laser (np. SLT, irydotomia) lub zabieg operacyjny. Wspólne decyzje lekarza i pacjenta oraz regularne kontrole zmniejszają ryzyko utraty wzroku u osób z choroby.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.