Czy jeden nagły skok ciśnienia oka może odebrać widzenie w ciągu kilku godzin? Ta forma choroby oczu bywa bezlitosna. Może przebiegać szybko i wymagać natychmiastowej reakcji.
W prostych krokach: zamykanie się kąta powoduje utrudniony odpływ cieczy, co podnosi ciśnienie wewnątrzgałkowe. W efekcie rośnie ryzyko uszkodzenia nerwu wzrokowego i pogorszenia widzenia.
Przebieg może być ostry, przewlekły lub podstępny. Brak bólu nie oznacza braku zagrożenia. W Polsce częściej rozpoznaje się inne postacie, lecz ta wymaga szczególnej uwagi.
W dalszej części omówimy objawy alarmowe, badania (gonioskopia, AS-OCT, tonometria) oraz dostosowane metody leczenia: krople, irydotomię laserową i zabiegowe opcje.
Kluczowe wnioski
- Szybkie zamknięcie kąta może prowadzić do nagłego wzrostu ciśnienia i utraty widzenia.
- Brak objawów nie wyklucza ryzyka — potrzebne są badania przesiewowe.
- Tonometrii i gonioskopii nie można pomijać przy podejrzeniu tej formy choroby oczu.
- Wczesne rozpoznanie pozwala zatrzymać postęp i chronić nerw wzrokowy.
- Leczenie obejmuje farmakologię, laseroterapię i czasem zabieg chirurgiczny.
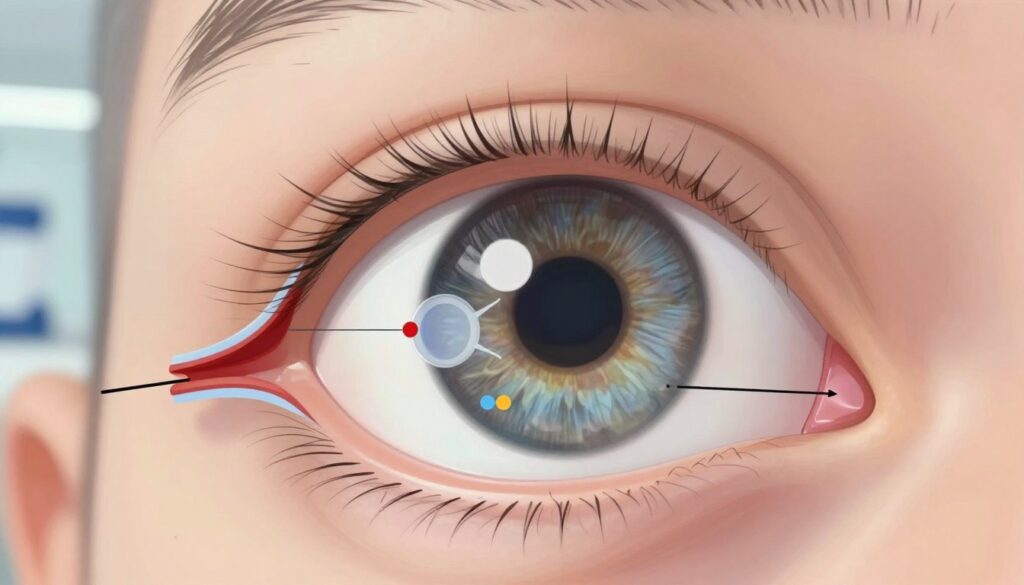
Na czym polega zamknięty kąt przesączania i dlaczego jest groźny dla wzroku
Gdy przestrzeń między tęczówką a rogówką się zwęża, odpływ cieczy zostaje utrudniony, co grozi wzrostem ciśnienia wewnątrz oka. W prawidłowym oku ciecz wodnista płynie z tylnej komory do przedniej i odpływa przez sieć beleczkowania w kącie przesączania.
Zdrowy kąt ma zwykle ponad 20°. Jeśli kąt jest wąski, zwłaszcza poniżej 15°, ryzyko nagłego zamknięcia rośnie i trzeba je monitorować okulistycznie. Zwężenie to nie tylko cecha anatomiczna — to realne zagrożenie dla odpływu i stabilności ciśnienia.
Gwałtowna blokada może spowodować szybki wzrostu ciśnienia i uszkodzenie nerwu wzrokowego. Utrata widzenia bywa nieodwracalna, dlatego celem diagnostyki i terapii jest utrzymanie drożności odpływu cieczy wodnistej i ochrona nerwu, a nie jedynie chwilowe obniżenie liczby przy pomiarze ciśnienia.
- Gdzie: kąt znajduje się między tęczówką a rogówką i pełni rolę drenażu cieczy.
- Dlaczego ważne: im węższy kąt, tym większe ryzyko zaburzenia odpływu i wzrostu ciśnienia.
- Praktycznie: osoby z kątem
Jaskra pierwotna z zamkniętym kątem przesączania na tle innych typów jaskry
W praktyce zamknięcie kąta to nie pojedyncza jednostka chorobowa, lecz grupa mechanizmów prowadzących do utrudnionego odpływu cieczy.
Podział kliniczny obejmuje formy pierwotne i wtórne. Pierwotne wynikają z anatomicznych predyspozycji. Wtórne pojawiają się, gdy inna patologia zmienia strukturę kąta, np. neowaskularyzacja lub zmiana soczewki.
Europejskie Towarzystwo Jaskrowe (EGS) rozróżnia przebiegi ostre, podostre i przewlekłe oraz stany po ostrym zamknięciu kąta. To pokazuje, że mamy spektrum, nie jedną chorobę.
| Typ | Mechanizm | Przebieg | Typowe leczenie |
|---|---|---|---|
| Pierwotne zamknięcie kąta | Anatomiczne zwężenie kąta | Ostry / przewlekły | Irydotomia laserowa, farmakologia |
| Wtórne zamknięcie kąta | Zmiana przez chorobę (np. neowaskularna) | Przewlekły / zależny od przyczyny | Leczenie przyczyny, zabiegowe opcje |
| Otwartego kąta | Bezwzględny odpływ zaburzony wewnątrz beleczkowania | Przewlekły, często bez bólu | Krople, laser, operacje filtrujące |
Różnice kliniczne mają znaczenie praktyczne. Zamknięty kąt częściej daje objawy i wymaga szybkiej reakcji. W przypadkach mechanizmu źrenicznego irydotomia laserowa jest zwykle wskazana, a przy zmianach soczewki decyzja bywa soczewkowa.
Wpływ na życie: ostry atak niesie ból i stres. Szybkie rozpoznanie zmniejsza ryzyko trwałej utraty widzenia.
Kto jest w grupie ryzyka i jakie cechy anatomiczne sprzyjają chorobie
Osoby z pewnymi cechami budowy oka mają wyższe ryzyko problemów z kąta. Szczególnie narażone są osoby po 40.–50. roku życia oraz kobiety.
Typowe cechy anatomiczne to płytka komora przednia, grubsza soczewka i niewielka gałka oczna. Często występuje też nadwzroczność. W takich przypadkach odpływ cieczy może być utrudniony.
Ryzyko może być obustronne i ma znaczenie wywiad rodzinny. Nawet chwilowe rozszerzenie źrenicy, np. w ciemności lub po lekach, może prowokować zamknięcie kąta i nagły skok ciśnienia.
- Najczęściej dotyczy osób po 40–50 latach i pacjenta z obciążeniem rodzinnym.
- Okulista ocenia predyspozycje poprzez badanie przedniego odcinka oka i gonioskopię.
- Zmiany związane z wiekiem, jak powiększanie się soczewki, mogą dodatkowo zawężać kąt.
W praktyce, nawet bez objawów warto wykonać badania przesiewowe u osób z podejrzeniem cech wąskiego kąta. Lekarz może wtedy zaplanować dalszą profilaktykę dla pacjenta i, jeśli trzeba, członków rodziny.
Objawy zamykania się kąta przesączania, których nie wolno bagatelizować
Pojawienie się silnego bólu oka z towarzyszącym zamgleniem widzenia powinno skłonić do pilnej konsultacji. Takie objawy mogą być sygnałem groźnego problemu z kąta.
Typowe objawy to: ostry ból gałki ocznej, ból głowy, niewyraźne widzenie, tęczowe koła wokół źródeł światła, łzawienie, zaczerwienienie oraz nudności lub wymioty.
Uwaga diagnostyczna: objawy ogólne, jak silny ból głowy i wymioty, często prowadzą pacjentów do neurologii lub interny. To może opóźnić właściwe rozpoznanie okulistyczne.
Nasilenie objawów zwykle koreluje ze skokiem ciśnienia w oku, ale nawet krótkie epizody zamglenia widzenia mogą być ostrzeżeniem. Nie wolno czekać, aż „przejdzie”.
Cel szybkiej reakcji to ochrona nerwu wzrokowego przed nieodwracalnym uszkodzeniem. Jeśli występuje ból oka z objawami ogólnymi, zgłoś się pilnie do okulisty lub SOR.

| Objaw | Co może oznaczać | Postępowanie |
|---|---|---|
| Silny ból oka | Szybki wzrost ciśnienia w oku | Pilna konsultacja okulistyczna |
| Zamglenie widzenia | Obniżona ostrość widzenia, ryzyko uszkodzenia nerwu | Badanie ostrości i ciśnienia |
| Nudności, wymioty, ból głowy | Objawy maskujące; możliwe błędne skierowanie | Wywiad i badanie przedniego odcinka oka |
| Tęczowe halo i łzawienie | Typowe przy świetle i wzroście ciśnienia | Natychmiastowa ocena i leczenie |
Kiedy dochodzi do ostrego ataku i jak szybko może dojść do uszkodzenia nerwu wzrokowego
Nagłe zamknięcie odpływu wywołuje gwałtowny wzrost ciśnienia i wymaga natychmiastowej interwencji. Atak ostry zwykle pojawia się po rozszerzeniu źrenicy lub przy zmianach soczewki i różni się od podostrych epizodów nagłym nasileniem objawów.
W ostrej fazie ciśnienie w oku może przekraczać 50 mmHg. Taki skok stwarza realne ryzyko szybkiego uszkodzenia nerwu wzrokowego.
Ramowy czas reakcji: nieleczony atak może w ciągu kilkunastu godzin doprowadzić do trwałej utraty widzenia. Dlatego szybkie zgłoszenie się do specjalisty ma kluczowe znaczenie.
Czerwone flagi wymagające pilnej pomocy tego samego dnia:
- silny ból oka
- zamglenie widzenia
- nudności lub wymioty i zaczerwienienie
W doraźnym postępowaniu stosuje się leki obniżające ciśnienie (krople, leki doustne lub dożylne), a następnie zabieg, najczęściej irydotomia laserowa, by udrożnić kąt. Jeśli to nie wystarcza, rozważa się leczenie operacyjne.
Uwaga: opóźnienie terapii zwiększa ryzyko nieodwracalnych zmian w nerwu i oku, nawet gdy ból słabnie.
Mechanizmy powstawania: blok źreniczny, soczewka i inne przyczyny zwężenia kąta
Najczęstsze mechanizmy to blok źreniczny i zmiany związane z soczewką, które w efekcie domykają kąt odpływu cieczy.
Blok źreniczny powstaje, gdy przepływ cieczy przez źrenicę jest ograniczony.
Wtedy tęczówka uwypukla się ku przodowi i zamyka część kąta przesączania.
Mechanizm soczewkowy występuje przy powiększającej się lub pęczniejącej soczewce.
Soczewka może „wypychać” tęczówkę przed siebie, co zwęża kąt i w niektórych przypadkach wymaga usunięcia zaćmy.
Iris plateau i konfiguracja płaskiej tęczówki to inne warianty.
Tutaj kąt bywa wąski bez klasycznego bloku źrenicznego, a leczenie musi być dopasowane do mechanizmu.
| Mechanizm | Patofizjologia | Typowe postępowanie | W praktyce |
|---|---|---|---|
| Blok źreniczny | Zaburzony przepływ przez źrenicę, tęczówka uwypukla się | Irydotomia laserowa | Szybkie odblokowanie przepływu |
| Mechanizm soczewkowy | Powiększona/pęczniejąca soczewka przesuwa tęczówkę | Usunięcie soczewki (zaćma) | Irydotomia może być mniej skuteczna |
| Iris plateau / inne | Płaska tęczówka, złożone anatomiczne przyczyny | Indywidualne: laser, zabiegowe opcje | Wymaga szczegółowej diagnostyki |
Dlaczego to ważne? Dobre rozpoznanie mechanizmu decyduje o wyborze leczenia.
Jedno uniwersalne rozwiązanie nie działa we wszystkich przypadkach.
Diagnostyka: jakie badania potwierdzają wąski kąt i oceniają stopień uszkodzenia
Rozpoznanie wymaga sekwencji badań, które pokażą zarówno anatomię kąta, jak i funkcję nerwu wzrokowego.
Podstawą jest gonioskopia — bezpośrednie badanie szerokości kąta i wykrycie zrostów. Jako metoda uzupełniająca stosuje się AS‑OCT lub OCT przedniego odcinka do dokumentacji i pomiaru głębokości komory przedniej.
Ocena stanu nerwu i struktur siatkówki obejmuje badanie w lampie szczelinowej z soczewką Volka oraz techniki obrazowe: HRT, GDx Pro i analiza GCL. Te badania wykrywają cienienie i ubytki włókien nerwowych.
Tonometria mierzy ciśnienia, a perymetria — pole widzenia. Badanie pola jest kluczowe: ubytek widzenia może pojawić się wcześnie i wymagać szybkiej reakcji lekarza.
„Ocena kąta i funkcji nerwu idzie w parze — jedno bez drugiego nie wystarcza.”
- Na co zwraca uwagę lekarz: szerokość kąta, przyleganie tęczówki, synechie i ryzyko trwałego zamknięcia.
- Profilaktyka: badania kontrolne raz do roku u grup ryzyka; częściej przy objawach.
Jak wygląda leczenie i profilaktyka, aby zatrzymać postęp choroby i zapobiec kolejnym epizodom
Leczenie koncentruje się na szybkim obniżeniu ciśnienia i trwałym udrożnieniu odpływu, by ochronić nerw wzrokowy.
W ostrym stanie stosuje się krople, leki doustne lub dożylne (np. acetazolamid) w celu pilnego obniżenia ciśnienia. Następnie potrzebne jest szybkie leczenie zabiegowe, najczęściej irydotomia laserowa, by przerwać mechanizm zamknięcia kąta.
W przypadkach, gdy farmakologia nie wystarcza, rozważa się procedury laserowe lub operacyjne (np. trabekulektomia). Przy mechanizmie soczewkowym kluczowe może być usunięcie zaćmy.
Profilaktyka to kontrolne badania co najmniej raz w roku oraz rozważenie irydotomii u osób z wysokim ryzykiem. Badanie rodziny pacjenta również może być wskazane.
Wczesne rozpoznanie i właściwe leczenie zapobiegają utracie widzenia i chronią wzroku.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.