Czy możesz stracić wzrok, zanim zauważysz problem? Jaskra to postępująca neuropatia nerwu wzrokowego. Bez leczenia może prowadzić do trwałej utraty widzenia.
Na świecie choruje ponad 70 mln osób, a niemal 10% z nich jest niewidomych. W Polsce dotyczy to około 800 tys. ludzi, z których wiele nie wie o chorobie.
W tekście wyjaśnimy, dlaczego symptomy bywają podstępne — często pojawiają się późno lub mają postać niespecyficznych zmian widzenia. Pokażemy, które sygnały można rozpoznać w domu, a które wymagają pilnej konsultacji u okulisty.
Omówimy różnicę między drobnymi, trudnymi do uchwycenia zmianami, a przejrzystymi oznakami zaawansowanej choroby, które ograniczają codzienne funkcjonowanie. Podkreślimy też, że uszkodzenia są nieodwracalne, dlatego szybka reakcja chroni wzrok.
Na końcu zapowiadamy sekcję o objawach alarmowych, w tym o ostrym ataku i zamknięciu kąta, które wymagają natychmiastowej pomocy. Przedstawimy też krótką mapę artykułu: mechanizm (ciecz wodnista i ciśnienie), wczesne sygnały, zaawansowane objawy, typy choroby, ryzyko, diagnostyka i leczenie.
Kluczowe wnioski
- Jaskra to poważna choroba nerwu wzrokowego, która często rozwija się bez objawów na początku.
- Wczesne rozpoznanie zwiększa szanse na zachowanie widzenia.
- Niespecyficzne zmiany widzenia warto skonsultować z okulistą.
- Uszkodzenia spowodowane przez tę chorobę są nieodwracalne.
- Ostry atak wymaga pilnej pomocy medycznej.
- Artykuł pokaże mechanizm choroby, typy, diagnostykę i dostępne terapie.
Jaskra w pigułce: co to za choroba i dlaczego jest tak groźna dla wzroku
Jaskra to cicha choroba, która powoli niszczy nerw wzrokowy, często bez ostrzeżenia.
Jest jaskra grupą chorób, w których włókna nerwowe stopniowo ulegają zanikowi. W rezultacie pojawiają się ubytki pola widzenia, których mózg potrafi długo nie zauważać.
Dlaczego to groźne? Uszkodzonego nerwu wzrokowego nie da się odbudować. Gdy proces postępuje, może zakończyć się utrata wzroku, zwłaszcza jeśli choroba nie zostanie wykryta i leczona.
Brak bólu nie wyklucza problemu — najczęstsze postacie mogą rozwijać się latami, a pacjent orientuje się dopiero przy dużych ubytkach.
- Proste pojęcia: neuropatia jaskrowa i tarcza nerwu wzrokowego.
- Typowy przebieg: choroby rozwijają się stopniowo; pacjent często zauważa zmianę późno.
- Ryzyko i obraz kliniczny zależą od typu jaskry, dlatego objawy mogą się różnić.
Skąd biorą się objawy: rola cieczy wodnistej, odpływu i ciśnienia wewnątrzgałkowego
Gdy odpływ cieczy nie nadąża za produkcją, w gałce ocznej rośnie ciśnienie, które szkodzi włóknom nerwowym.
W zdrowym oku ciecz wodnista krąży w przedniej komorze i odpływa przez kąta przesączania. Jeśli ta drożność się zmniejsza, rośnie ciśnienie wewnątrzgałkowe.
W postaci z otwartym kątem odpływ utrudniają złogi w beleczkowaniu — problem narasta stopniowo. Przy zamkniętym kącie kontakt tęczówki z rogówką nagle blokuje drogę odpływu.
Są też przypadki, gdy nerw uszkadza się mimo normalnego ciśnienia. Wtedy mówimy o odmianie z prawidłowym ciśnieniem — przyczyny bywają naczyniowe lub strukturalne.
- Równowaga między produkcją a odpływem decyduje o poziomie ciśnienia.
- Kąt przesączania to kluczowy element dla prawidłowego odpływu.
- Przyczyny zaburzeń mogą być pierwotne (anatomiczne) lub wtórne (urazy, leki).
| Mechanizm | Otwartego kąta | Zamkniętego kąta |
|---|---|---|
| Droga odpływu | Stopniowe zwężenie beleczkowania | Nagłe zamknięcie przez tęczówkę |
| Przebieg | Powolny, podstępny | Szybki, ostry |
| Typowe skutki | Przewlekły wzrost ciśnienia wewnątrzgałkowego | Skoki ciśnienia i silne dolegliwości |
Jakie są objawy jaskry w początkowym stadium i jak je wychwycić na co dzień
We wczesnej fazie zmiany w polu widzenia często są tak subtelne, że trudno je odróżnić od zmęczenia. Typowe pierwsze objawy to okresowe pogorszenie ostrości, „widzenie przez mgłę” i gorsze widzenie wieczorem.
Ubytki pola widzenia zaczynają się zwykle obwodowo — najczęściej od strony skroniowej — dlatego mózg długo „dopowiada” brakujące fragmenty. To tłumaczy, dlaczego problem wychodzi na jaw przypadkowo, np. po zasłonięciu jednego oka.
Praktyczne sygnały dnia codziennego: potykanie się o przedmioty z boku, trudność z dostrzeżeniem osób lub auta nadjeżdżającego z boku oraz niepewność przy schodach.
Objawy funkcjonalne obejmują wolniejszą adaptację do zmian oświetlenia, światłowstręt i dyskomfort przy jeździe nocnej. Objawy mogą być niesymetryczne — jedno oko maskuje drugie.
Co zrobić? Nie czekać na pogorszenie. Umów konsultację okulistyczną i wykonaj badania przesiewowe — wczesne wykrycie zwiększa szanse na zachowanie widzenia.
Objawy rozwiniętej i zaawansowanej jaskry: jak wygląda postęp choroby
Zaawansowana faza może dawać efekt „lunety” — boki obrazu znikają, choć centrum pozostaje względnie ostre. W praktyce oznacza to kurczenie się pola widzenia od obwodu ku centrum.
Pacjent może zauważyć problemy z orientacją i nagłe „znikanie” obiektów po bokach. To wpływa na bezpieczeństwo: trudniej prowadzić auto, schodzić ze schodów czy czytać dłuższe linijki tekstu.
Nawet gdy centrum widzenia długo jest dobre, choroba może być już zaawansowana. Dlatego badanie pola widzenia jest konieczne, by ocenić stopień uszkodzeń nerwu.
Ubytki pola widzenia korelują z uszkodzeniem tarczy nerwu i zanikającą warstwą włókien. Uszkodzenia nerwu wzrokowego są nieodwracalne; leczenie ma na celu spowolnić progresję, a nie przywrócić utracone obszary.
Tempo postępu bywa różne w każdym przypadku. Jeśli zauważysz widzenie tunelowe lub częste pomijanie elementów po bokach, nie zwlekaj — pilnie skonsultuj się z okulistą.
Ostry atak jaskry i zamknięcie kąta przesączania: objawy alarmowe wymagające pilnej pomocy
Nagłe zamknięcie kąta przesączania to stan, który może odebrać wzrok w ciągu kilkudziesięciu godzin.
To nie jest sytuacja do odroczenia. Ciśnienie w oku może skoczyć do bardzo wysokich wartości — nawet 50–90 mmHg. W efekcie szybko pojawia się silny ból oka i ból głowy.
Typowe objawy to zaczerwienienie, nagłe zamglenie widzenia, nudności i wymioty. Pacjent może też widzieć kolorowe „halo” wokół świateł.
Mechanizm jest prosty: nagłe zamknięcie kąta przesączania blokuje odpływ cieczy z gałki ocznej. To powoduje gwałtowny wzrost ciśnienia wewnątrzgałkowego i uszkodzenie nerwu.
Co robić? Natychmiastowa pomoc okulistyczna lub SOR. Liczą się godziny — zwłoka zwiększa ryzyko nieodwracalnej utraty wzroku. Stan dotyczy zarówno osób z wcześniej zdiagnozowaną jaskrą, jak i tych bez rozpoznania.
„Silny ból oka z nagłym pogorszeniem widzenia wymaga pilnej konsultacji.”
- Krótkie epizody (halo, ból przy słabym świetle) powinny skłonić do badania.
- Nie próbuj przeczekać — ostry przebieg różni się od przewlekłej postaci.
- W przypadku podejrzenia wezwij pomoc natychmiast.
Rodzaje jaskry a różnice w objawach: otwarty kąt, zamknięty kąt, wtórna i wrodzona
W praktyce rozróżnienie typów jaskry pomaga przewidzieć przebieg choroby i dopasować diagnostykę.
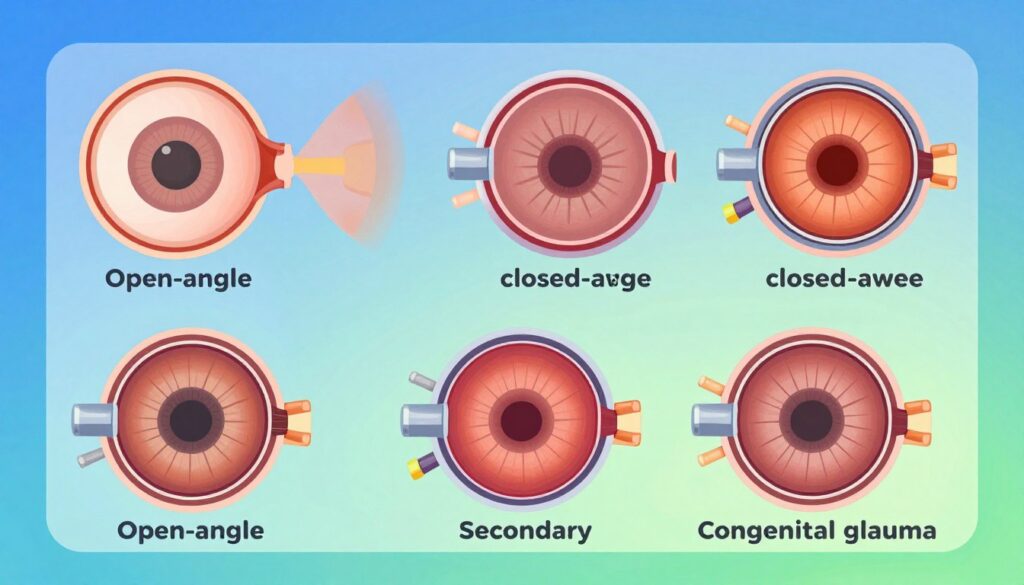
Otwartego kąta to najczęstsza postać. Odpływ cieczy wodnistej zwalnia stopniowo z powodu złogów w beleczkowaniu. Przez lata przebieg bywa bezbolesny; dominują wolne ubytki pola widzenia.
Zamkniętego kąta ma większą tendencję do napadów. Kontakt tęczówki z rogówką blokuje odpływ i może wywołać ostry wzrost ciśnienia. Objawy bywają nagłe i dramatyczne.
Jaskra z prawidłowym ciśnieniem postępuje mimo normalnych pomiarów tonometrem. W tej postaci kluczowe są badania OCT i perymetria, które wykrywają uszkodzenie nerwu.
Wtórna wynika z innych chorób oka, urazów lub leków (np. kortykosteroidów). W obrazie klinicznym mogą pojawić się dodatkowe sygnały wskazujące przyczynę.
Wrodzona jest rzadka, ale agresywna. U niemowląt i małych dzieci obserwuje się m.in. zmętnienie rogówki i łzawienie. Szybka diagnostyka ma tu krytyczne znaczenie.
| Typ | Mechanizm | Przebieg | Typowe wskazówki kliniczne |
|---|---|---|---|
| Otwartego kąta | Zwężenie beleczkowania | Powolny | Obwodowe ubytki pola widzenia |
| Zamkniętego kąta | Blok odpływu przez tęczówkę | Napadowy/ostry | Ból oka, nudności, halo wokół świateł |
| Prawidłowe ciśnienie | Niejasne, naczyniowe/strukturalne | Postępujący | Postęp bez wysokich wartości w tonometrii |
| Wtórna | Urazy, leki, choroby oka | Różny | Obecność jawnej przyczyny podstawowej |
| Wrodzona | Genetyczne/anatomiczne | Agresywny | Zmętnienie rogówki, łzawienie u niemowląt |
Kto jest w grupie ryzyka: kiedy objawy jaskry powinny szczególnie niepokoić
Osoby z krótkowzrocznością, cukrzycą oraz chorobami układu krążenia mają wyższe ryzyko rozwoju tej choroby.
Dlaczego? Czynniki naczyniowe (nadciśnienie, miażdżyca, zaburzenia krążenia) oraz anatomiczne zmiany w kącie przesączania sprzyjają uszkodzeniu nerwu. Terapia kortykosteroidami, urazy lub zabiegi oka to kolejne przyczyny zwiększające ryzyko.
- Wiek: po 40. roku życia warto robić badania przesiewowe; po 60. roku ryzyko rośnie wyraźnie.
- Obciążenie rodzinne: nawet subtelne zmiany u bliskich wymagają szybszej konsultacji u okulisty.
- Osoby na steroidach i po urazie: nie bagatelizować zamglenia lub bólu oka.
- Stres i nawracające migreny mogą współistnieć z objawami, ale nie zastąpią badań diagnostycznych.
Praktyczny plan: osoby bez czynników ryzyka — badanie co 2 lata. W grupie ryzyka lub po 40. roku — raz do roku lub częściej, zgodnie z zaleceniami okulisty.
Jak okulista rozpoznaje jaskrę: badania, które potwierdzają uszkodzenie nerwu wzrokowego
Diagnostyka zaczyna się od wywiadu i badania przedniego odcinka oka. Lekarz wykonuje biomikroskopię, by ocenić rogówkę, tęczówkę i kąt przesączania.
Tonometrią mierzy się ciśnienie wewnątrzgałkowe, ale pojedynczy pomiar nie przesądza rozpoznania.
Pachymetria określa grubość rogówki, co pozwala właściwie interpretować wynik tonometrii.
Gonioskopia potwierdza, czy kąt przesączania jest otwarty czy zamknięty — to klucz dla wyboru leczenia.
Perymetria komputerowa wykrywa ubytki pola widzenia. To jedno z głównych badań potwierdzających uszkodzenie nerwu wzrokowego.
OCT obrazuje warstwę włókien nerwowych i kompleks komórek zwojowych (GCC). Badanie daje wczesne sygnały zmian, zanim pojawią się ubytki w perymetrii.
W trudnych przypadkach stosuje się AS-OCT lub UBM oraz obrazowanie 3D przedniego odcinka gałki ocznej.
Rozpoznanie opiera się na korelacji zmian tarczy nerwu i potwierdzonych ubytkach pola widzenia — dlatego komplet badań jest niezbędny.
| Badanie | Co mierzy | Dlaczego jest ważne | Wskazanie |
|---|---|---|---|
| Tonometria | Ciśnienie wewnątrzgałkowe | Ocena ryzyka mechanicznego uszkodzenia nerwu | Rutynowo przy podejrzeniu |
| Pachymetria | Grubość rogówki | Korekta interpretacji ciśnienia | Obowiązkowo przed analizą tonometrii |
| Perymetria | Pole widzenia | Wykrywa ubytki funkcjonalne | Potwierdzenie rozpoznania |
| OCT (RNFL/GCC) | Grubość warstwy włókien nerwowych | Wczesne wykrywanie i monitorowanie zmian | Monitorowanie progresji |
Co dalej po rozpoznaniu: leczenie jaskry i nawyki, które pomagają chronić wzrok
Kiedy rozpoznanie jest potwierdzone, lekarz ustala cel terapeutyczny i harmonogram badań kontrolnych.
Leczenie ma na celu obniżenie ciśnienia wewnątrzgałkowego do poziomu, który hamuje progresję. Na start stosuje się krople hipotensyjne (beta-blokery, inhibitory anhydrazy węglanowej, prostaglandyny i inne), często w terapii skojarzonej.
Gdy farmakoterapia nie wystarcza, rozważa się zabiegi laserowe (np. SLT, irydotomia) lub operacje (trabekulektomia, kanaloplastyka, mikroimplanty; u dzieci goniotomia).
Profilaktyka i nawyki: regularne kontrole co 3–6 miesięcy, kontrola cukrzycy i ciśnienia tętniczego oraz informowanie lekarza o stosowanych steroidach.
Kiedy zgłosić się pilnie: nagły ból oka, gwałtowne pogorszenie widzenia, zaczerwienienie, nudności lub wymioty — w takim przypadku nie odkładaj wizyty.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.