Czy naprawdę jeden test wystarczy, by odkryć „cichą złodziejkę wzroku” i uchronić się przed ślepotą? To pytanie to często pierwszy krok do działania.
Jaskra to przewlekła choroba, która prowadzi do nieodwracalnej utraty wzroku przez uszkodzenie komórek zwojowych siatkówki i nerwu. Często występuje ze zwiększonym ciśnieniem śródgałkowym, ale może też rozwijać się przy normalnych wartościach.
W praktyce nie ma jednego badania, które daje odpowiedź samodzielnie. Okulista ocenia zestaw testów: pomiary ciśnienia, ocenę tarczy nerwu i dna oka, pole widzenia oraz nowoczesne badania obrazowe.
Wyniki, które wzbudzają czujność, to m.in. podwyższone ciśnienie, zmiany wyglądu nerwu wzrokowego i ubytki w polu widzenia. Często trzeba je potwierdzić podczas kolejnych wizyt.
Kluczowe wnioski
- Jaskra może rozwijać się bez objawów, stąd znaczenie wczesnej diagnostyki.
- Brak jednego testu — diagnoza opiera się na kilku badaniach łącznie.
- Niepokojące wyniki zwykle wymagają powtórzenia i obserwacji.
- Wizyta diagnostyczna trwa krótko, ale czasem konieczne jest rozszerzenie źrenic.
- Celem badań jest zatrzymanie lub spowolnienie postępu choroby i ochrona widzenia.
Dlaczego wczesna diagnostyka jaskry jest kluczowa dla ochrony wzroku
Wczesne wykrycie jaskry decyduje o tym, czy pacjent zachowa znaczną część widzenia. Zmiany wywołane przez tę chorobę są nieodwracalne, więc liczy się czas.
Wielu chorych nie odczuwa objawów przez lata, szczególnie przy jaskrze otwartego kąta. Początkowo pojawiają się jedynie subtelne mroczki lub efekt halo wokół świateł.
W zaawansowanym stadium może wystąpić widzenie tunelowe i ryzyko trwałej utraty wzroku. Dlatego celem badań jest wykrycie zmian zanim dojdzie do dużych ubytków.
- Mechanizm: uszkodzenie nerwu wzrokowego i włókien siatkówki postępuje stopniowo — raz utracone pole widzenia nie wróci.
- Brak bólu i subtelne zawężanie widzenia obwodowego powodują późne rozpoznanie jaskry otwartego kąta.
- Wczesna diagnostyka pozwala ustalić docelowe ciśnienie i plan kontroli, by spowolnić rozwój choroby.
- Nawet prawidłowe wartości ciśnienia nie wykluczają problemu, dlatego nie warto opierać wniosków tylko na jednym pomiarze.
Okulista łączy wywiad, ocenę tarczy nerwu, pomiary ciśnienia i test pola widzenia, aby odróżnić podejrzenie od rozpoznania. Przesiewy u bezobjawowych osób są ważne — dodatni wynik zwykle wymaga dalszej specjalistycznej oceny.
Kto powinien wykonać badania i jak często kontrolować oczy
Kto powinien zgłosić się na kontrolę oczu i jak często warto to powtarzać? Przede wszystkim osoby z podwyższonym ryzyka.

Grupy priorytetowe to: osoby po 40. roku życia, pacjenci z jaskrą w rodzinie i osoby z dużą krótkowzrocznością (powyżej -3D).
Dodatkowe czynniki ryzyka to cukrzyca i nadciśnienie. Wywiad lekarski pomaga lekarzowi ocenić, które z tych elementów zwiększają szansę rozwoju choroby.
„Badania przesiewowe pozwalają wykryć zmiany u pacjenta bez objawów i zaplanować dalszą diagnostykę.”
Rekomendowany rytm kontroli: badania przesiewowe co najmniej co 2 lata. W grupach wysokiego ryzyka warto robić to raz w roku.
| Grupa | Jak często | Co wykonać |
|---|---|---|
| Osoby >40 lat | Co 2 lata | Pomiary ciśnienia, ocena tarczy |
| Rodzina z jaskrą / krótkowzroczność | Raz w roku | OCT, pole widzenia |
| Pacjenci z cukrzycą / nadciśn. | Raz w roku | Pełny przegląd oczu i wywiad |
Po rozpoznaniu jaskry zwykle wykonuje się pole widzenia 1–2 razy w roku, aby ocenić tempo zmian. Jeśli pojawią się nagłe objawy, takie jak ból oka czy gwałtowne pogorszenie wzroku, nie czekaj do umówionego terminu — szukaj pilnej pomocy.
Jak przygotować się do wizyty u okulisty na diagnostykę jaskry
Przygotowanie do wizyty ułatwia sprawne i rzetelne badanie oczu. Przed wizytą zbierz listę leków, chorób towarzyszących, wcześniejszych urazów oka oraz informacji o jaskrze w rodzinie.
W diagnostyce często stosuje się krople znieczulające przy tonometrii aplanacyjnej i podczas pachymetrii dotykowej. Do oceny dna oka używa się kropli rozszerzających źrenicę.
Przede wszystkim, zaplanuj czas po wizycie bez prowadzenia samochodu — widzenie może być chwilowo pogorszone po rozszerzeniu źrenicy.
- Przyjdź bez makijażu oczu i powiek lub bądź gotów na jego usunięcie.
- Przy badaniu w lampie szczelinowej i przy tonometrii głowa musi być nieruchoma — to zwiększa komfort i dokładność.
- Jeśli wykonana zostanie perymetria, przygotuj się na test wymagający skupienia; przerwy są możliwe, a wynik bywa powtarzany.
Celem przygotowania jest uzyskanie powtarzalnych wyników badań, potrzebnych do trafnej diagnozy i porównywania parametrów gałki ocznej w czasie.
Badania na jaskrę w gabinecie: zestaw podstawowy i co ocenia okulista
Na standardowej kontroli lekarz wykonuje kilka kolejnych kroków, które razem tworzą pełny obraz stanu oka.
Procedura zaczyna się od krótkiego wywiadu i oceny przedniego odcinka oka. Potem przechodzi się do pomiaru ciśnienia, czyli tonometrii, oraz oceny dna oka.
Tonometria może być wykonana metodą Goldmanna (aplanacyjna), iCare lub „air puff”. Wyniki podaje się w mmHg; zakres orientacyjny to 12–22 mmHg, lecz sam pojedynczy odczyt nie przesądza rozpoznania.
Oftalmoskopia, czyli badanie dna oka, pozwala ocenić kolor, kształt i ubytek tkanek na tarczy nerwu wzrokowego. Lekarz szuka cech zwyrodnienia i asymetrii między oczami.
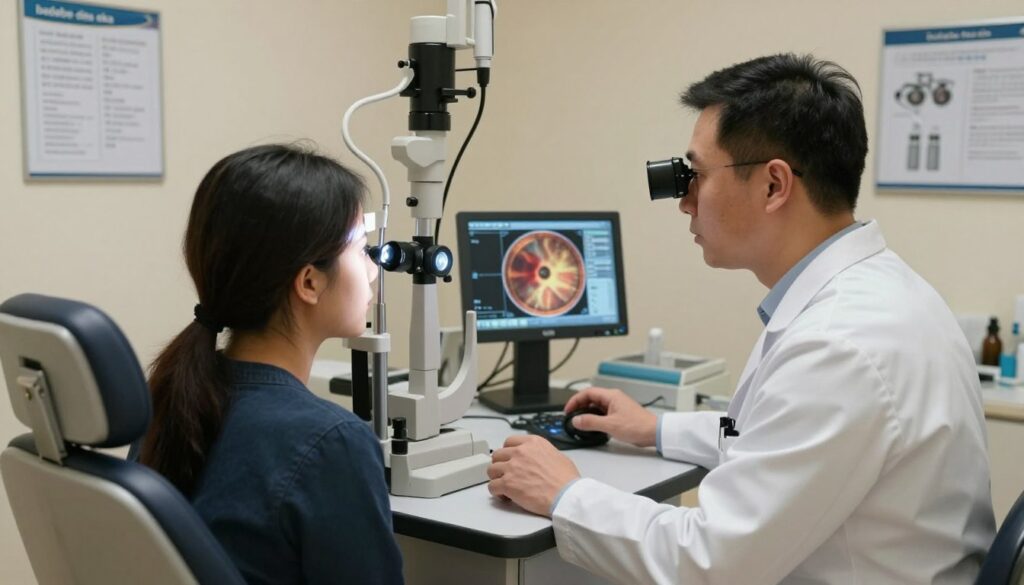
Pachymetria mierzy grubość rogówki i pomaga skorygować interpretację pomiaru ciśnienia śródgałkowego. Cieńsza lub grubsza rogówka może wpływać na wynik tonometrii.
Badania przesiewowe w gabinecie wyłapują sygnały ostrzegawcze. Przy nieprawidłowościach lekarz rozszerza diagnostykę o testy pogłębione.
Badania pogłębione, gdy wyniki budzą podejrzenie jaskry
Gdy wstępne pomiary sugerują nieprawidłowości, lekarz zleca testy uzupełniające, by ustalić rozpoznanie i stopień zaawansowania.
Perymetria to podstawowa metoda mapowania pola widzenia. Pacjent patrzy w punkt centralny, reaguje na pojawiające się bodźce świetlne, a wynik pokazuje typowe ubytki związane z uszkodzeniem nerwu wzrokowego.
Perymetrii bywa powtarzana dla potwierdzenia. Po rozpoznaniu wykonuje się ją zwykle 1–2 razy w roku, aby monitorować tempo zmian.
Gonioskopia ocenia kąt przesączania między rogówką a tęczówką. Dzięki temu wiadomo, czy kąt jest otwarty, wąski czy zamknięty — kluczowe dla doboru postępowania i pilności terapii.
Pachymetria mierzy grubość rogówki i pozwala skorygować odczyt ciśnienia. Cieńsza rogówka może ukrywać wyższe rzeczywiste ciśnienie, co zmienia ocenę ryzyka.
W diagnostyce obrazowej używa się OCT do oceny włókien nerwowych oraz HRT do trójwymiarowego odwzorowania tarczy nerwu wzrokowego. Porównywanie wyników w czasie pomaga potwierdzić diagnozę i ocenić progresję.
| Test | Co ocenia | Dlaczego ważne |
|---|---|---|
| Perymetria | Badanie pola widzenia | Wykrywa ubytki typowe dla uszkodzenia nerwu wzrokowego |
| Gonioskopia | Kąt przesączania | Różnicuje typy choroby i kieruje pilnością leczenia |
| OCT / HRT | Włókna nerwowe, tarcza nerwu wzrokowego | Dokładna ocena strukturalna i monitorowanie zmian |
| Pachymetria | Grubość rogówki | Korekta interpretacji ciśnienia i ocena ryzyka |
Jak czytać wyniki badań: co oznaczają i kiedy wymagają powtórzenia
Pojedynczy odczyt ciśnienia lub obrazu tarczy nie przesądza o rozpoznaniu. Zakres 12–22 mmHg bywa uznawany za prawidłowy, ale choroba może rozwijać się także przy takich wartościach.
Wyniki pomiaru ciśnienia trzeba ocenić w kontekście wahań dobowych i grubości rogówki. Cieńsza rogówka może ukrywać wyższe rzeczywiste wartości, a grubsza — je zawyżać.
Nietypowy wygląd tarczy nerwu wzrokowego oznacza asymetrię, pale czy ubytek włókien. Lekarz łączy to z badaniem pola widzenia, aby sprawdzić funkcję.
Raport z perymetrii należy czytać z ostrożnością. Pojedynczy ubytek nie zawsze dowodzi choroby — zmęczenie, nieuwaga lub błąd urządzenia mogą zafałszować obraz. W takim wypadku zaleca się powtórkę.
Wyniki OCT/HRT porównuje się do bazy norm i, co ważniejsze, do własnych wcześniejszych badań. Trendy w czasie pokazują, czy dochodzi do postępu.
- Kiedy powtórzyć: duże skoki ciśnienia, nagłe pogorszenie widzenia lub podejrzenie zamknięcia kąta.
- Podsumowanie: diagnoza opiera się na trendzie wyników, a nie na jednym „złym” pomiarze.
Różne typy jaskry a dobór testów i pilne objawy
Dwa zasadnicze typy choroby wpływają na wybór badań i na to, jak szybko trzeba reagować.
Jaskra otwartego kąta występuje najczęściej i często przebiega bez bólu. W tej formie najważniejsze są pomiary ciśnienia, OCT oraz perymetria, by wykryć subtelne ubytki i monitorować zmiany w czasie.
Jaskra zamykającego się kąta powstaje przez blokadę odpływu cieczy wodnistej spowodowaną konfiguracją kąta przesączania. Tu kluczowa jest gonioskopia i szybka ocena kąta.
Ostry atak wymaga natychmiastowej interwencji. Objawy to nagły, silny ból oka i głowy, nudności lub wymioty, zaczerwienienie gałki ocznej, obrzęk rogówki, rozszerzona źrenica i bardzo wysokie ciśnienie.
„Przy ostrych objawach nie czekaj — szybka pomoc ratuje nerw wzrokowy.”
- Otwartego kąta: głównie monitorowanie i kontrola trendów wyników.
- Zamykającego kąta: gonioskopia i pilna ocena odpływu cieczy wodnistej.
- Istnieją też postaci z prawidłowym ciśnieniem oraz wtórne formy, które wymagają dostosowania testów.
| Typ | Priorytet diagnostyczny | Pilne objawy |
|---|---|---|
| Otwartego kąta | OCT, perymetria, ciśnienie | Powolne pogorszenie widzenia, brak bólu |
| Zamykającego się kąta | Gonioskopia, ocena kąta przesączania, ciśnienie | Silny ból, nudności, aureole wokół źródeł światła |
| Postaci wtórne / niskociśnieniowe | Szczegółowa diagnostyka przyczynowa | Zmiany widzenia wymagające wyjaśnienia |
Co dalej po rozpoznaniu: plan kontroli i jak badania prowadzą do decyzji o leczeniu
Rozpoznanie to dopiero początek: celem leczenia jest obniżenie ciśnienia śródgałkowego i spowolnienie utraty wzroku.
Lekarz dobiera terapię indywidualnie. Najczęściej stosuje się prostaglandyny, beta-blokery, inhibitory anhydrazy węglanowej i sympatykomimetyki. W ostrych sytuacjach może być potrzebna pilokarpina.
Gdy leki nie wystarczą, wykonuje się zabiegi laserowe, np. trabekuloplastykę, lub operacje tworzące drogę odpływu cieczy wodnistej.
Monitorowanie obejmuje cykliczne badania: pomiar ciśnienia, ocenę tarczy i OCT oraz pole widzenia zwykle 1–2 razy w roku. To trend wyników decyduje o zmianie terapii, nie pojedynczy pomiar.
Praktyczna zasada: regularne kontrole chronią nerw wzrokowy i włókna nerwowe. Dzięki temu leczenie jaskry ma sens i pozwala zachować widzenie na lata.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.
