Czy naprawdę możesz stracić widzenie, nie odczuwając bólu ani dyskomfortu? To pytanie dotyka sedna tej choroby i sprawia, że warto sprawdzić swój wzrok nawet bez sygnałów.
Jaskra to przewlekła, postępująca choroba prowadząca do nieodwracalnego uszkodzenia nerwu wzrokowego.
W Polsce choruje około 800 tys. osób, a nawet połowa nie zdaje sobie z tego sprawy. U wielu pacjentów długo brak wyraźnych symptomów — mózg potrafi maskować ubytki.
W tej sekcji wytłumaczymy, dlaczego ważniejsze jest kiedy zgłosić się na badanie niż próby samodiagnozy. Opiszemy też dwa scenariusze: cichy, przewlekły przebieg oraz ostry stan wymagający pilnej interwencji.
Na końcu podamy proste kryteria, kto powinien wykonać profilaktyczne badania — zwłaszcza po 40. roku życia i w grupach ryzyka.
Kluczowe wnioski
- Jaskra może postępować bez bólu i ostrych sygnałów.
- Wczesne wykrycie zwiększa szanse na zachowanie wzroku.
- Po 40. r.ż. warto regularnie wykonywać badanie okulistyczne.
- Istnieje postać przewlekła i ostry stan zamknięcia kąta wymagający natychmiastowej pomocy.
- Nie warto próbować samodiagnozy — uszkodzenia nerwu są nieodwracalne.
Jaskra bez bólu: dlaczego choroba potrafi rozwijać się latami niezauważalnie
Choroba może rozwijać się przez wiele lat, zanim pacjent odczuje różnice w widzenia. U większości osób przebieg jest bezobjawowy — źródła szacują to nawet na 85%.
Uszkodzenia nerwu wzrokowego zaczynają się zwykle na obwodzie. W efekcie pierwsze ubytki pola widzenia pozostają niezauważone.
Mózg „wypełnia” brakujące informacje. To mechanizm, który maskuje zmiany i opóźnia diagnozę.
„Jaskra to neuropatia: problem to nie tylko ciśnienie, lecz postępujące uszkodzenia włókien nerwowych.”
W praktyce choroba często atakuje oba oczy niesymetrycznie. Lepsze oko długo ukrywa pogorszenie w drugim.
| Struktura | Gdzie zaczynają się zmiany | Skutek dla widzenia |
|---|---|---|
| Tarczа nerwu wzrokowego | Obwodowe sektory | Ubytki w polach przedocznych |
| Warstwa włókien siatkówki | Stopniowe przerzedzenie | Zwężenie pola |
| Włókna nerwu | Akumulacja zmian | Postępujące uszkodzenie nerwu wzrokowego |
Wniosek: brak bólu nie uspokaja. Wczesne wykrycie opiera się na badaniach, nie na czekaniu aż coś zacznie boleć.
Pierwsze objawy jaskry, które łatwo zignorować
W codziennej rutynie wiele sygnałów z oczu łatwo przypisać zmęczeniu — jednak część z nich może wskazywać na poważniejszy problem.
Checklist — co warto obserwować:
- okresowe „widzenie przez mgłę”, spadek ostrości wieczorem
- pogorszenie przy dłuższej pracy przy komputerze
- widzenie aureoli lub tęczowych kół wokół świateł
- trudności z adaptacją do zmiany oświetlenia i nadwrażliwość na światło
Zawężanie pola widzenia to sygnał kluczowy. Możesz potykać się o rzeczy z boku, nie zauważać osób lub samochodów w peryferiach kadru. To objaw, który często mylony jest z nieuwagą.
Efekt „halo” wokół świateł pojawia się zwłaszcza nocą. Nie warto tłumaczyć tego tylko zmęczeniem — bywa związany ze zmianami w soczewce i napięciem wewnątrzgałkowym.
„Jeśli objawy się powtarzają lub narastają, trzeba zgłosić się na badanie pola widzenia.”
Prosty autosprawdzian: zasłoń jedno oko i porównaj, czy drugie widzi tak samo. To nie zastępuje badania, ale pomoże zauważyć asymetrię.
Gdy dolega ból głowy lub oczu przy wysiłku wzrokowym, lub gdy objawy utrudniają codzienne zadania, umów się na wizytę. Badanie pola widzenia i pomiar ciśnienia oka wyjaśnią przyczyny i określą dalsze kroki.
Objawy alarmowe: kiedy to może być ostre zamknięcie kąta przesączania
Ostre zamknięcie kąta przesączania to nagły stan, w którym ciśnienie w oku może wzrosnąć ekstremalnie — nawet do 50–90 mmHg. To dramatyczna forma tej choroby i liczą się godziny, nie tygodnie.
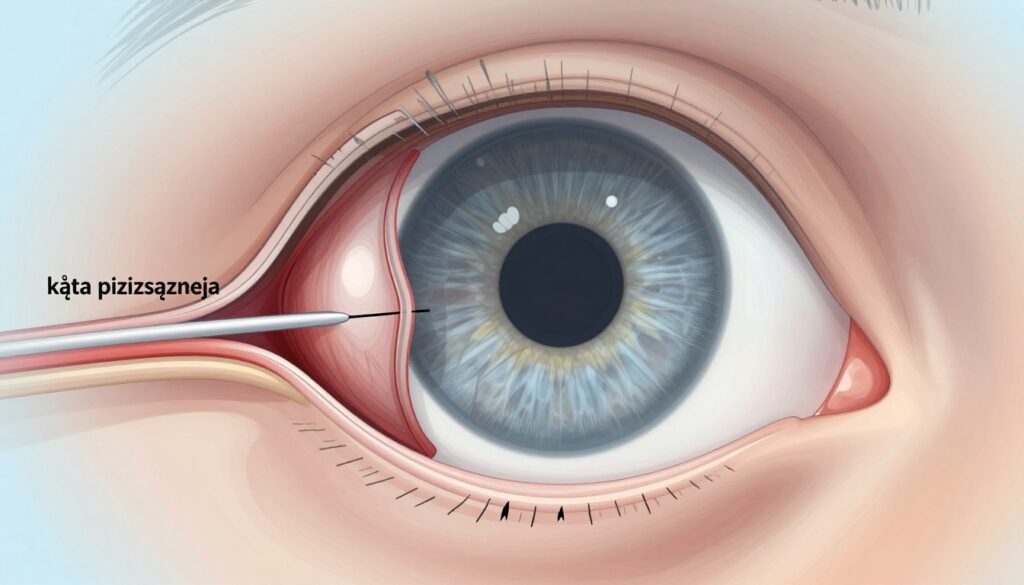
Na co zwrócić uwagę:
- Bardzo silny ból oka i ból głowy.
- Nagłe pogorszenie widzenia i znaczne zaczerwienienie oka.
- Nudności lub wymioty oraz widzenie „tęczowych kół” wokół świateł.
Dlaczego nie warto zwlekać: w tym scenariuszu ciśnienia wewnątrzgałkowego rośnie skokowo, bo odpływ cieczy zostaje zablokowany. Przeczekanie lub tabletki przeciwbólowe nie usuną przyczyny i nie ochronią wzroku.
„Przy takim zestawie dolegliwości szukaj pilnej pomocy — SOR lub dyżur okulistyczny.”
Praktyczna rada: jeśli wystąpi kilka z wymienionych objawów, nie umawiaj wizyty na później. Natychmiast zgłoś się do najbliższego oddziału ratunkowego lub dyżuru okulistycznego.
Kto powinien badać się wcześniej: czynniki ryzyka jaskry w Polsce
Są osoby, które powinny umawiać badania kontrolne częściej, nawet gdy wszystko wydaje się w porządku.
Do grupy ryzyka należą osoby po 60. roku życia, ale profilaktykę warto zacząć już po 40. roku życia. Jeśli w rodzinie występuje jaskra, nie czekaj na symptomy — dziedziczne obciążenie zwiększa ryzyko.
Inne czynniki to krótkowzroczność, przebyte urazy i operacje oka oraz długotrwałe stosowanie kortykosteroidów. Choroby układu krążenia — nadciśnienie, miażdżyca, cukrzyca — też podnoszą ryzyko zmian w oku.
- Kto nie powinien czekać: osoby z chorobami przewlekłymi, silnym stresem, nawracającymi migrenami i rodziną z jaskrą.
- Jak często badać? osoby niskiego ryzyka: co 2–4 lata; osoby z grup ryzyka: raz do roku lub częściej według zaleceń okulisty.
„Wczesne wykrycie ratuje widzenie — dlatego tak ważne są badania.”
Wniosek: nie czekaj na ból. Regularne badanie u okulisty to najlepsza strategia ochrony wzroku przed postępem tej choroby.
Skąd bierze się problem: odpływ cieczy wodnistej, ciśnienie wewnątrzgałkowe i kąt przesączania
Za większość problemów z podwyższonym ciśnieniem odpowiada zaburzony odpływ cieczy wodnistej. Ciecz produkowana w oku krąży w przedniej komorze, a następnie odpływa przez beleczkowanie i kąt przesączania.
Gdy odpływ jest utrudniony — np. przez złogi w beleczkowaniu — cieczy wodnistej gromadzi się więcej. W efekcie rośnie ciśnienia wewnątrzgałkowego i stopniowo obciąża nerw wzrokowy.
W postaci z otwartym kątem przesączania problem zazwyczaj rozwija się wolno. W zamkniętym kącie kanał odpływu blokuje kontakt tęczówki z rogówką. To może dać nagły, silny wzrost ciśnienia i ostry stan.
„Nie każda strata widzenia idzie w parze z wysokim ciśnieniem — diagnoza opiera się też na nerwie i polu widzenia.”
Pytania do lekarza:
- Jaki mam kąt przesączania i czy jest otwarty?
- Czy obecne ciśnienia wewnątrzgałkowe są bezpieczne dla nerwu?
- Jak poprawić odpływ cieczy — leczenie farmakologiczne czy laser?
| Element | Co się dzieje | Skutek |
|---|---|---|
| Beleczkowanie | Złogi utrudniają odpływ | Wzrost ciśnienia, uszkodzenie nerwu |
| Kąt przesączania | Otwartość lub zamknięcie | Przewlekły wzrost lub ostry atak |
| Jaskra z prawidłowym ciśnieniem | Normalne IOP, zmiany nerwu | Diagnoza na podstawie tarczy i pola widzenia |
Jakie są rodzaje jaskry i jak różnią się przebiegiem
Nie każda postać jaskry wygląda tak samo — od cichego, wolnego postępu po nagłe ataki.
Pierwotna otwartego kąta to najczęstsza forma. Rozwija się powoli i często bywa przeoczona. Brak bólu sprawia, że pacjenci zgłaszają się za późno.
Zamkniętego kąta może przebiegać ostro lub przewlekle. Przy ostrym ataku pojawia się gwałtowny wzrost ciśnienia i nagłe pogorszenie widzenia. To stan wymagający pilnej interwencji.
Jaskra z prawidłowym ciśnieniem pokazuje, że dobre wartości IOP nie wykluczają choroby. Diagnoza opiera się na ocenie tarczy i polu widzenia, bo to one wykazują wczesne uszkodzenia nerwu wzrokowego.
Wtórna rozwija się po urazach, zapaleniach, operacjach lub długim stosowaniu steroidów. Warto podejrzewać ją po przebytych problemach z okiem.
Wrodzona jest rzadka, ale agresywna. Dotyczy niemowląt i małych dzieci. Szybka diagnostyka i leczenie są tu kluczowe dla przyszłego widzenia.
| Typ | Przebieg | Charakterystyczne cechy |
|---|---|---|
| Pierwotna otwartego kąta | Powolny | Brak bólu, stopniowe zawężanie pola |
| Zamkniętego kąta | Ostry lub przewlekły | Gwałtowny wzrost ciśnienia, ból, zaczerwienienie |
| Normalne ciśnienie | Powolny | Uszkodzenia nerwu mimo prawidłowego IOP |
| Wtórna | Różny | Po urazach, lekach, chorobach oka |
| Wrodzona | Szybki, agresywny | Występuje u niemowląt, wymaga pilnej diagnozy |
„Rozpoznanie typu pomaga dobrać leczenie i ocenić tempo, w jakim rozwija się utrata widzenia.”
Jak przygotować się do wizyty u okulisty: co obserwować i jak opisać objawy
Zanim pójdziesz do okulisty, warto przez kilka dni notować drobne zmiany w widzeniu. Zapisuj regularnie przez 7–14 dni: kiedy pojawia się mgła, czy widzisz tęczowe koła, czy dokucza ból głowy lub oka i w jakich sytuacjach (ciemność, praca przy komputerze, czytanie).
Codziennie kontroluj oczy osobno — zasłoń jedno oko i porównaj ostrość obrazu. To prosty sposób, by wychwycić asymetrię.
Opisz ubytki pola widzenia prostym językiem, np. „gubię rzeczy z boku” lub „nie widzę przechodniów w peryferiach”. Takie sformułowania pomagają w doborze badania pola widzenia i interpretacji wyników.
Zabierz ze sobą listę: przebyte operacje i urazy oka, stosowane leki (szczególnie kortykosteroidy), choroby przewlekłe (cukrzyca, nadciśnienie) oraz informacje o migrenach i obciążeniu rodzinnym.
- Pytaj o ocenę kąta przesączania, plan badania pola widzenia i OCT nerwu wzrokowego.
- Jeśli podczas obserwacji wystąpi silny ból oka, nudności lub nagłe pogorszenie widzenia — nie czekaj, zgłoś się natychmiast na SOR lub dyżur okulistyczny.
„Dokładne opisy pacjenta przyspieszają diagnozę i pomagają chronić wzrok.”
Badania w kierunku jaskry: diagnostyka krok po kroku
Aby wykryć wczesne wykrycie zmian, okulista używa kilku uzupełniających metod — od tonometrii po OCT.
Zwykle zaczyna się od wywiadu i badania przedniego oraz tylnego odcinka gałki ocznej. Tonometria to podstawowy pomiar ciśnienia, ale jeden wynik nie rozstrzyga diagnozy.
Pachymetria mierzy grubość rogówki i pomaga poprawnie interpretować pomiar ciśnienia. Biomikroskopia ocenia tarczę i stan siatkówki.
Gonioskopia sprawdza kąta przesączania — to klucz dla rozróżnienia typu choroby i wyboru leczenia. AS-OCT lub UBM dopełniają ocenę kąta.
OCT analizuje strukturę nerwu wzrokowego i warstw włókien siatkówki, w tym kompleks GCC. Perymetria komputerowa, czyli badanie pola widzenia, wykrywa funkcjonalne ubytki.
„Rozpoznanie opiera się na zmianach tarczy nerwu i ubytkach pola widzenia — nie na jednym badaniu.”
| Badanie | Co ocenia | Znaczenie |
|---|---|---|
| Tonometria | Pomiar ciśnienia | Screening ryzyka |
| Pachymetria | Grubość rogówki | Korekta interpretacji ciśnienia |
| OCT / GCC | Struktura nerwu | Wczesne wykrycie uszkodzeń |
| Perymetria | Pole widzenia | Wykrywa ubytki funkcjonalne |
Nieprawidłowy wynik zwykle wymaga zestawienia kilku testów i obserwacji zmian w czasie. Taki pakiet badań daje pewność diagnozy i szybsze wdrożenie leczenia.
Co dalej po rozpoznaniu: leczenie i profilaktyka, które chronią użyteczność widzenia
Diagnoza nie jest wyrokiem — to moment, by zacząć celowaną terapię chroniącą wzrok.
Leczenie ma za zadanie obniżyć ciśnienia wewnątrzgałkowe i poprawić odpływ, tak aby zatrzymać postęp choroby. Uszkodzeń nie da się cofnąć, ale terapia może chronić użyteczność widzenia.
Pierwszy krok to zwykle krople hipotensyjne. Jeśli to za mało, lekarz rozważy laser (SLT, irydotomia przy zamkniętym kącie) lub zabieg chirurgiczny (trabekulektomia, kanaloplastyka, implanty).
Plan kontroli obejmuje wizyty co 3–6 miesięcy z badaniem pola widzenia, OCT i pomiarem ciśnienia. Skuteczna profilaktyka to też leczenie cukrzycy i nadciśnienia oraz nieprzerywanie terapii, nawet gdy nic nie boli.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.