Czy możliwe, że tracisz fragmenty pola widzenia, nie zdając sobie z tego sprawy?
Jaskra to przewlekłe, postępujące uszkodzenie nerwu wzroku, które często rozwija się podstępnie. Nieleczona może prowadzić do trwałej utraty widzenia i ślepoty.
W Polsce około 800 tys. osób ma tę chorobę, a część pacjentów nie zdaje sobie z tego sprawy. W tekście wyjaśnimy, co dzieje się w oku z perspektywy chorego i dlaczego ubytki pola widzenia mogą pojawiać się powoli.
Opiszemy też, dlaczego to nie tylko problem „wysokiego ciśnienia”, lecz zaburzenie nerwu wzrokowego wymagające kompleksowej diagnostyki. Celem terapii jest zatrzymanie lub spowolnienie postępu, bo już powstałe uszkodzenia są nieodwracalne.
Kluczowe wnioski
- Jaskra to przewlekłe uszkodzenie nerwu wzrokowego, grożące utratą widzenia.
- Ubytki pola widzenia pojawiają się często skrycie i wpływają na codzienne życie.
- Diagnostyka musi być kompleksowa, nie wystarczy mierzyć tylko ciśnienia w oku.
- Leczenie ma na celu zatrzymanie postępu, a nie przywrócenie utraconych pól widzenia.
- Należy znać objawy alarmowe i niezwłocznie szukać pomocy przy ostrym ataku.
Czym jest jaskra i dlaczego bywa „cichym złodziejem wzroku”
Neuropatia jaskrowa to grupa chorób oczu, która prowadzi do postępującego uszkodzenia nerwu wzrokowego i utraty komórek zwojowych siatkówki.
W praktyce proces ten często przebiega powoli i bez bólu. Stąd określenie „cichy złodziej wzroku” — pacjent może długo nie odczuwać objawów, chociaż widzenie obwodowe stopniowo się zawęża.
Brak dolegliwości nie oznacza braku choroby — dlatego regularne badania są kluczowe.
Standardowe czytanie liter może pozostawać dobre, nawet gdy pola widzenia ulegają ubytkom. To powoduje, że rozpoznanie bywa opóźnione.
- Definicja: choroby prowadzące do postępującego uszkodzenia nerwu i komórek siatkówki.
- Ryzyko: bez leczenia wzrasta prawdopodobieństwo utraty wzroku.
- Szansa: wczesne wykrycie pozwala skutecznie spowolnić postęp.
W kolejnych częściach opisane będą mechanizmy w oku i różnice między tą chorobą a innymi schorzeniami, np. zaćmą. Dzięki temu łatwiej zrozumiesz, dlaczego objawy mogą być subtelne, a kontrola — niezbędna.
Co dzieje się w oku: ciecz wodnista, odpływ cieczy i ciśnienie wewnątrzgałkowe
W przedniej komorze oka stale powstaje i odpływa ciecz wodnista, która utrzymuje prawidłowe napięcie gałki ocznej. Jej stała produkcja i odpływ są niezbędne do zachowania równowagi.
Kąt przesączania to miejsce, przez które płyn opuszcza oko. Jeśli drożność kąta przesączania zmniejsza się, odpływ cieczy spowalnia.
Gdy odpływ jest utrudniony, rośnie ciśnienia wewnątrzgałkowego. Wyższe wartości zwiększają ryzyko uszkodzenia włókien nerwu wzrokowego i utraty pola widzenia.
Nie każda choroba z uszkodzeniem nerwu to zawsze wysokie ciśnienie — istnieje też postać z prawidłowym IOP.
Dlatego lekarz mierzy ciśnienia wewnątrzgałkowego, bada kąt i ocenia tarczę nerwu wzrokowego. Ważne są też wahania dobowego ciśnienia — stąd ustalane jest indywidualne „ciśnienie docelowe”.
- Stała produkcja cieczy i jej odpływ utrzymują napięcie oka.
- Zaburzenia odpływu podnoszą ciśnienia wewnątrzgałkowego i grożą uszkodzeniem nerwu.
- Jest możliwa choroba przy prawidłowym IOP; diagnostyka łączy kilka badań.
Jak wygląda jaskra w widzeniu: od pierwszych ubytków do widzenia tunelowego
Początkowe ubytki pojawiają się zwykle na obrzeżach pola widzenia jako drobne „dziury”.
Pacjent może długo nie zauważać zmian, ponieważ centralne widzenie i czytanie pozostają dobre. Mózg częściowo „wypełnia” brakujące fragmenty obrazu, co maskuje problem.
W miarę postępu pola widzenia stopniowo się zawężają. Na dalszym etapie pojawia się tzw. widzenie tunelowe — porównywalne do patrzenia przez lunetę o coraz mniejszej średnicy.
- Praktyczne konsekwencje: trudności w poruszaniu się w tłumie, problemy z prowadzeniem auta, potykanie się o przedmioty z boku.
- Tempo pogorszenia zależy od typu choroby, wahań ciśnienia i podatności nerwu wzrokowego na uszkodzenie.
Celem terapii jest ochrona pozostałego pola widzenia — utraconych fragmentów zwykle nie da się odzyskać.
Jak wygląda jaskra w objawach, które pacjent może zauważyć
Wczesne objawy choroby bywają subtelne i łatwe do przeoczenia. Często pierwsze sygnały to męczliwość oczu, pogorszenie jakości widzenia podczas czytania i częstsze łzawienie.
Pacjent może widzieć halo — tęczowe obręcze wokół źródeł światła. Takie zamglone widzenie bywa efektem przejściowego wzrostu ciśnienia w oku.
Okresowy ból oka pojawia się rzadko, ale może towarzyszyć ostrym epizodom. Brak bólu nie wyklucza choroby; wiele postaci przebiega bez dolegliwości.
Inne dolegliwości to słaba adaptacja do ciemności i szybkie męczenie się podczas pracy wzrokowej. Z czasem dochodzi do stopniowego zawężenia pola widzenia.
Potrzeba częstszego obracania głowy, gubienie przedmiotów z boku czy problemy z orientacją w nieznanym miejscu to praktyczne sygnały, które warto zgłosić lekarzowi.
- męczliwość oczu i trudności z czytaniem;
- halo wokół świateł i zamglone widzenie;
- okresowy ból oka, zaburzenia adaptacji do ciemności;
- gubienie obiektów z boku, zawężanie pola widzenia.
| Objaw | Co może oznaczać | Gdy występuje |
|---|---|---|
| Męczliwość oczu | Wczesne zmiany w widzeniu | Podczas czytania, pracy przy komputerze |
| Halo wokół świateł | Przejściowy wzrost ciśnienia | Wieczorem lub przy jasnym świetle |
| Problemy z orientacją | Zawężenie pola widzenia | W miejscach nieznanych, w tłumie |
Rekomendacja: przy podejrzeniu objawów nie diagnozuj się samodzielnie — wykonaj badanie okulistyczne. Tylko specjalista oceni ciśnienie i stan nerwu wzrokowego.
Ostry atak jaskry z zamkniętym kątem przesączania — objawy alarmowe
Kiedy kąt przesączania zamyka się całkowicie, odpływ cieczy wodnistej zostaje zablokowany, a ciśnienia wewnątrzgałkowego rośnie bardzo szybko.
To nagły alarm okulistyczny. Objawy pojawiają się gwałtownie i obejmują:
- bardzo silny ból oka i ból głowy,
- nagłe zamglenie lub gwałtowne pogorszenie widzenia,
- nudności i wymioty,
- zaczerwienienie i wrażenie „twardej” gałki ocznej,
- często poszerzona źrenica.
Mechanizm jest prosty: zamknięcie kąta przesączania blokuje przesączania płynu z przedniej komory oka. Dlatego dolegliwości są dużo ostrzejsze niż w formach przewlekłych.
W przypadku podejrzenia ataku nie zwlekaj — pilna wizyta na SOR lub dyżurze okulistycznym może uratować pole widzenia.
Nie czekaj do rana i nie maskuj silnego bólu lekami bez konsultacji. Leczenie doraźne i kolejne zabezpieczenie (np. irydotomia laserowa) zależy od decyzji specjalisty.
| Objaw alarmowy | Znaczenie | Działanie |
|---|---|---|
| Silny ból oka i głowy | Gwałtowny wzrost ciśnienia | Natychmiastowy kontakt z SOR/okulistą |
| Nudności, wymioty | Objaw towarzyszący ostrym napadom | Niezwłoczna diagnoza i stabilizacja |
| Twarda, bolesna gałka oczna | Wysokie ciśnienia w gałce ocznej | Szybkie obniżenie ciśnienia i dalsze leczenie |
Rodzaje jaskry: otwartego kąta, zamkniętego kąta, wtórna, wrodzona
Podział choroby pomaga zrozumieć, dlaczego podejście diagnostyczne i leczenie bywa różne.
Pierwotna jaskra otwartego kąta to najczęstszy typ — występuje w około 85–90% przypadków. Przebiega zwykle powoli i bez bólu, mimo że odpływ cieczy może być zaburzony nawet przy „otwartym” kącie.
Jaskra zamkniętego kąta niesie większe ryzyko nagłego zamknięcia kąta przesączania. W takim przypadku może dojść do ostrego ataku z gwałtownym wzrostem ciśnienia i ostrymi objawami.
Jaskra wtórna pojawia się jako następstwo urazu, długotrwałej terapii sterydami, zapaleń lub innych chorób oka. Przebieg bywa niestabilny i wymaga korekty przyczyny.
Jaskra wrodzona dotyka niemowląt i małych dzieci. To rzadszy, ale często cięższy przypadek, który wymaga szybkiej diagnostyki i leczenia.
| Typ | Charakterystyka | Postępowanie w przypadku |
|---|---|---|
| Pierwotna, otwartego kąta | Powolny przebieg, bezbolesny | Regularne badania, terapia obniżająca ciśnienie |
| Zamkniętego kąta | Ryzyko ostrego ataku, blokada kąta przesączania | Pilna pomoc okulistyczna, laser/operacja |
| Wtórna | Po urazach, sterydach, chorobach oka | Leczenie przyczyny, kontrola IOP |
| Wrodzona | U niemowląt, szybki i ciężki przebieg | Wczesna interwencja chirurgiczna i obserwacja |
Uwaga: istnieje też postać z prawidłowym ciśnieniem — uszkodzenie nerwu wzrokowego może wystąpić mimo prawidłowych pomiarów, dlatego badania są kompleksowe.
Kto jest szczególnie narażony: czynniki ryzyka i sytuacje zwiększające ryzyko jaskry
Niektóre grupy osób powinny kontrolować wzrok częściej niż reszta populacji.
Główne czynniki ryzyka:
- wiek — ryzyko rośnie po 40. roku życia, szczególnie po 60. roku;
- obciążenie rodzinne — osoby z krewnymi chorującymi na tę jednostkę mają wyższe ryzyko;
- krótkowzroczność oraz przebyte urazy i operacje gałki ocznej;
- przewlekłe choroby ogólnoustrojowe: cukrzyca, nadciśnienie, miażdżyca i zaburzenia lipidowe;
- przyjmowanie długotrwałych kortykosteroidów oraz występowanie migren i silnego stresu.
Osoby z wymienionymi czynnikami częściej doświadczają zaburzeń ciśnienia wewnątrzgałkowego i są podatne na uszkodzenia nerwu.
Jeżeli należysz do grupy ryzyka, nie czekaj na objawy — zaplanuj regularne badania okulistyczne.
Jak rozpoznać jaskrę: badania, które oceniają ciśnienie, kąt przesączania i nerw wzrokowy
Rozpoznanie wymaga kilku badań, które razem pokazują pełny obraz stanu oka. Jeden wynik, nawet prawidłowe ciśnienie, nie przesądza o rozpoznaniu.
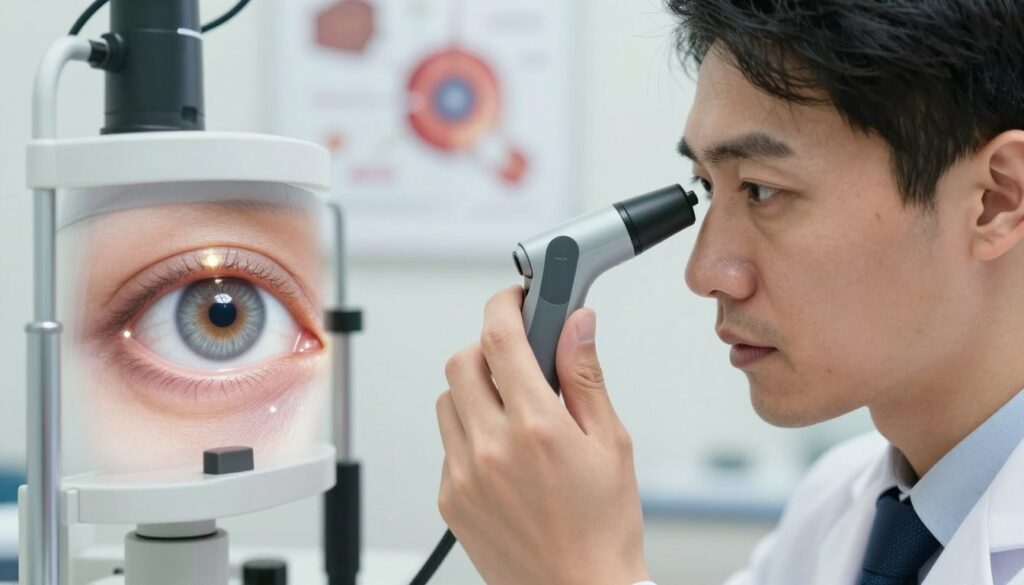
Tonometria mierzy ciśnienia wewnątrzgałkowego — to szybkie badanie pozwalające wykryć podejrzane wartości. Wynik trzeba jednak interpretować razem z pachymetrią.
Pachymetria sprawdza grubość rogówki. Grubsza lub cieńsza rogówka może zafałszować odczyty ciśnienia.
Gonioskopia ocenia kąta przesączania. To kluczowe badanie, które odróżnia postać otwartą od zamkniętej i kieruje dalszym postępowaniem.
OCT oraz ocena tarczy pozwalają monitorować uszkodzenia nerwu wzrokowego i włókien nerwowych. Perymetria komputerowa wychwytuje ubytki pola widzenia często zanim pacjent je zauważy.
- biomikroskopia — ocena przedniego i tylnego odcinka;
- badanie dna oka i tarczy nerwu II — dokumentacja zmian.
Większość badań jest bezbolesna, co zmniejsza barierę do regularnej diagnostyki i kontroli stanu wzroku.
Jak przygotować się do wizyty i jak czytać wyniki, żeby rozumieć postęp choroby
Spisz wcześniej objawy, leki i historię rodziny. Zaznacz nawet drobne zmiany w widzenia, przebyte urazy oka oraz przewlekłe choroby. To ułatwi lekarzowi interpretację badań.
Zapytaj o typ choroby, docelowe ciśnienie i harmonogram badań. Dowiedz się, jak często powtarzać perymetrię (pole widzenia) oraz OCT.
Wynik ciśnienia to jedna liczba, ale ważniejsze są wahania i porównanie z poprzednimi pomiarami. Grubość rogówki wpływa na odczyt, więc kontekst ma znaczenie.
Perymetria pokazuje trend, nie pojedynczy ubytek. Powtarzalność testu i porównanie krzywych decydują o ocenie progresji.
W OCT lekarz porównuje grubość warstw włókien i wygląd tarczy nerwu. To detekcja wczesnych uszkodzenia nerwu wzrokowego zanim pole widzenia się pogorszy.
Możesz aktywnie śledzić postęp, lecz interpretację zawsze potwierdza specjalista.
| Co zabrać | Dlaczego | Co zapytać |
|---|---|---|
| Lista leków i chorób | Wpływ na wynik badania i leczenie | Jakie jest ciśnienie docelowe? |
| Opis objawów | Pomaga wykryć zmiany w widzeniu | Jak często powtarzać badania? |
| Wyniki poprzednich badań | Porównanie trendów | Co świadczy o progresji? |
Leczenie jaskry: jak obniża się ciśnienie i chroni nerw wzrokowy
Cel leczenia to obniżenie ciśnienia do poziomu hamującego progresję i ochrona nerwu wzrokowego przed dalszym uszkodzeniem.
Farmakoterapia zwykle zaczyna się od kropli hipotensyjnych. Leki zmniejszają produkcję cieczy wodnistej lub zwiększają jej odpływ. Regularność stosowania i prawidłowa technika zakraplania są kluczowe.
Stosowane grupy leków to beta-blokery, prostaglandyny, inhibitory anhydrazy węglanowej, alfa-agoniści oraz pilokarpina. Dobór jest indywidualny i często wymaga terapii skojarzonej.
Gdy farmakoterapia nie wystarcza, dostępne są metody laserowe. SLT poprawia odpływ w postaciach otwartego kąta, a irydotomia zapobiega zamykaniu kąta.
W przypadku braku kontroli ciśnienia wykonuje się zabiegi chirurgiczne: trabekulektomia, kanaloplastyka, dreny i techniki MIGS. U dzieci stosuje się m.in. goniotomię.
Skuteczność terapii ocenia się nie tylko po wartości ciśnienia, ale po braku progresji w OCT i badaniu pola widzenia.
- Cel: ochrona nerwu i zatrzymanie postępu.
- Krople: zmniejszają produkcję lub poprawiają odpływ cieczy wodnistej.
- Laser i operacje: opcje, gdy leki nie wystarczają.
Życie z jaskrą: kontrola, rokowanie i czego oczekiwać od terapii w czasie
Opieka nad wzrokiem po rozpoznaniu choroby skupia się na stabilizacji i zapobieganiu postępowi.
Realistyczne oczekiwania: leczenie ma zatrzymać progres i zachować użyteczne widzenie. Uszkodzenia nerwu są nieodwracalne, więc celem jest ochrona pozostałego pola widzenia.
Regularne kontrole to element terapii, nie tylko formalność. Badania obejmują pomiar ciśnienia, ocenę tarczy nerwu i perymetrię. Porównania w czasie pokazują, czy terapia działa.
Praktyczne wskazówki: przyjmuj krople o stałych porach, ustaw przypomnienia i trzymaj leki w jednym miejscu. Informuj lekarza o działaniach niepożądanych.
Rokowanie zależy od typu choroby, wieku i stanu wyjściowego. Szybkie osiągnięcie stabilizacji zmniejsza ryzyko utraty wzroku.
Po laserze lub operacji planowane są kontrole ciśnienia i ocena nerwu. Rekonwalescencja może trwać kilka tygodni, czasem z krótkim leczeniem przeciwzapalnym.
Jeżeli pole widzenia jest ograniczone, omów z okulistą zasady bezpieczeństwa — prowadzenie auta i techniki kompensacyjne mogą wymagać zmiany nawyków.
| Obszar | Co się dzieje | Co robić |
|---|---|---|
| Kontrole | Porównanie ciśnienia, pola i OCT | Wizyty co ustalony okres |
| Codzienna terapia | Regularne zakraplanie | Przypomnienia, stałe miejsce na leki |
| Po zabiegu | Monitorowanie i leki przeciwzapalne | Ograniczenia aktywności, wizyty kontrolne |
Profilaktyka i wczesne wykrywanie w Polsce: jak zmniejszyć ryzyko utraty wzroku
Systematyczne kontrole okulistyczne pozwalają wykryć zmiany jeszcze zanim pacjent je zauważy.
W Polsce szacuje się około 800 tys. osób z rozpoznaną jaskrą lub podejrzeniem. Regularne badanie daje realną szansę na ograniczenie utraty wzroku.
Osoby bez obciążeń powinny zgłaszać się na badanie co 1–2 roku, zależnie od wieku. Młodsi zwykle co 2 lata, osoby starsze — co rok.
Grupy ryzyka wymagają częstszych wizyt zgodnie z zaleceniem okulisty. Kontrola cukrzycy, nadciśnienia i chorób naczyniowych wspiera ochronę wzroku.
W profilaktyce nie wystarczy sam pomiar ciśnienia — warto dopytać o ocenę tarczy nerwu wzrokowego, OCT i perymetrię, gdy są wskazania.
Wczesne wykrycie umożliwia szybsze wdrożenie leczenia i zmniejsza ryzyko poważnej utraty wzroku.
| Co robić | Jak często | Dlaczego |
|---|---|---|
| Rutynowe badanie okulistyczne | Co 1–2 roku | Wykrycie wczesnych zmian |
| Kontrola w grupie ryzyka | Częściej, wg zaleceń | Wyższe ryzyko progresji |
| Kontrola chorób przewlekłych | Minimum raz w roku | Zmniejsza ryzyko uszkodzenia nerwu |
Najważniejsze rzeczy do zapamiętania, gdy podejrzewasz jaskrę lub jesteś w grupie ryzyka
Kilka konkretnych kroków może zmniejszyć ryzyko poważnej utraty widzenia.
Jeśli masz ponad 40 lat, bliskich z rozpoznaniem, krótkowzroczność lub choroby naczyniowe — umów profilaktyczne badanie okulistyczne.
Pamiętaj: choroba często nie daje wyraźnych objawów, więc nie warto czekać na dolegliwości.
W sytuacji alarmowej (silny ból oka i głowy, nagłe zamglenie, nudności, zaczerwienienie) szukaj pilnej pomocy medycznej.
Pełna diagnostyka obejmuje pomiar ciśnienia, ocenę kąta przesączania, perymetrię i OCT. Cel leczenia to obniżenie ciśnienia wewnątrzgałkowego i ochrona nerwu wzrokowego, nie odtworzenie utraconych pól.
Konsekwencja w stosowaniu kropli, kontrolach i monitorowaniu wyników daje realną szansę na ograniczenie ryzyka utraty wzroku.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.