Czy można jednocześnie poprawić widzenie i ochronić nerw wzrokowy bez zwiększenia ryzyka? To pytanie stawia wiele osób po 50. roku życia, gdy zaćma i jaskra pojawiają się razem.
W tym wstępie wyjaśnimy, czym różni się planowanie zabiegu w takim układzie. Omówimy cele leczenia: poprawa ostrości i kontrola ciśnienia wewnątrzgałkowego, aby chronić nerw.
Poruszymy strategie okulisty: czy wykonać zabieg łączony, czy etapować procedury. Wskażemy, jakie badania i informacje pacjent powinien przygotować przed kwalifikacją.
Na koniec zasygnalizujemy potencjalne powikłania i sposób ich minimalizowania. Zrozumienie tych zasad pomaga realnie ocenić oczekiwania co do efektów i rekonwalescencji.
Kluczowe wnioski
- Współistnienie obu schorzeń wymaga precyzyjnego planu leczenia.
- Cele to poprawa widzenia i ochrona nerwu wzrokowego.
- Możliwe są zabiegi łączone lub etapowanie procedur.
- Przygotowanie pacjenta wpływa na wybór metody.
- Ocena ryzyka i kontrole po zabiegu są kluczowe dla bezpieczeństwa.
Dlaczego współwystępowanie zaćmy i jaskry jest coraz częstsze w Polsce
Starzenie się polskiego społeczeństwa bezpośrednio zwiększa liczbę pacjentów z problemami wzroku. Według szacunków GUS z 2004 roku na zaćmę chorowało około 773 tys. osób (2,4% populacji), a na jaskrę 417 tys. osób (1,3%).
Ryzyko obu schorzeń rośnie znacząco po 50. latach życia. Z tego powodu więcej osób trafia do okulisty z równoczesnym rozpoznaniem dwóch chorób.
Wydłużenie średniej długości życia przekłada się na większą liczbę zabiegów i długotrwałe monitorowanie. Współchorobowość utrudnia ocenę dna oka i stanu nerwu wzrokowego.
Im wcześniejsze wykrycie jaskry, tym większa szansa na zachowanie pola widzenia. Regularne kontrole i dobra adherencja do zaleceń lekarza są kluczowe dla ochrony zdrowia oczu.
| Liczba rozpoznań (GUS 2004) | Szacunkowy odsetek populacji | Główne konsekwencje |
|---|---|---|
| Zaćma: 773 000 osób | 2,4% | Utrudniona diagnostyka dna oka |
| Jaskra: 417 000 osób | 1,3% | Ryzyko utraty pola widzenia |
| Osoby >50 lat | Rosnący odsetek | Większe potrzeby monitoringu i leczenia |
Zaćma a jaskra – różnice, które wpływają na strategię leczenia
Zaćma to postępujące zmętnienie soczewki, które prowadzi do spadku ostrości widzenia. Proces jest nieodwracalny i leczy się go chirurgicznie, by przywrócić optyczną przejrzystość oka.
Jaskra to grupa chorób skutkujących uszkodzeniem nerwu wzrokowego. Często winne są zmiany w ciśnieniu wewnątrzgałkowym, które prowadzą do zawężania pola i trwałej utraty funkcji.
Poprawa ostrości po usunięciu zmętniałej soczewki może być ograniczona, jeśli wcześniej doszło do istotnej utraty pola. Dlatego decyzja o dodaniu zabiegu przeciwjaskrowego zależy od stabilności ciśnienia i stopnia uszkodzenia nerwu.
W praktyce celem planu jest nie tylko usunięcie zmętnienia, ale przede wszystkim długofalowa ochrona wzroku. Stabilizacja ciśnienia wewnątrzgałkowego przed i po zabiegu zmniejsza ryzyko pogorszenia stanu nerwu.
| Aspekt | Zaćma | Jaskra |
|---|---|---|
| Główna przyczyna | Zmętnienie soczewki | Uszkodzenie nerwu wzrokowego |
| Objawy | Zmniejszone widzenie, zamglenie | Początkowo bezobjawowa, potem zawężenie pola |
| Cel leczenia | Przywrócenie ostrości widzenia | Ochrona pola i funkcji nerwu |
| Wpływ na plan | Może wymagać korekty soczewki | Decyzja o procedurze zależna od ciśnienia |
Operacja zaćmy przy jaskrze – kiedy rozważa się zabieg łączony, a kiedy etapowanie
W praktyce wybór między jedną a dwiema procedurami opiera się na ocenie korzyści i ryzyka dla pacjenta. Jednoczasowa fako‑trabekulektomia jest rozważana, gdy zmętnienie soczewki znacząco ogranicza funkcjonowanie i jednocześnie potrzebna jest silniejsza kontrola ciśnienia.
Wskazania do zabiegu łączonego obejmują: nietolerancję leków, konieczność zmniejszenia liczby kropli oraz sytuacje, gdy stan ogólny utrudnia dwukrotną hospitalizację.
Etapowanie stosuje się, gdy jaskra jest stabilna, a głównym problemem pozostaje zabieg poprawiający ostrość widzenia. Innym scenariuszem jest priorytetowe wykonanie procedury przeciwjaskrowej, gdy zaćma jest słabo nasilona.
- Czynniki ryzyka powikłań: zaawansowanie uszkodzenia nerwu, wahania ciśnienia, stan powierzchni oka i wcześniejsze operacje.
- Plan farmakoterapii: decyzja dotyczy redukcji leków lub utrzymania stabilnej terapii po zabiegu.
- Bilans korzyści vs ryzyka: krótsza ścieżka leczenia kontra bardziej złożony przebieg operacji.
| Kryterium | Zabieg łączony | Etapowanie |
|---|---|---|
| Główne wskazanie | Znaczna zaćma + potrzeba lepszej kontroli ciśnienia | Stabilna jaskra lub łagodna zaćma |
| Korzyści | Mniej hospitalizacji, redukcja leków | Prostszy zabieg, mniejsze ryzyko komplikacji |
| Ryzyko powikłań | Wyższe w bardziej złożonych przypadkach | Niższe, ale wymaga drugiego zabiegu |
Jak przygotować się do kwalifikacji: badania i informacje, które warto zebrać przed wizytą
Przygotowanie do kwalifikacji zaczyna się od zebrania pełnej listy leków i historii chorób, które wpływają na przebieg leczenia. Przygotuj listę wszystkich kropli stosowanych na oczy, informacje o uczuleniach oraz opis przebyłych zabiegów okulistycznych.
Na konsultację zabierz kartę chorób ogólnych i wykaz przyjmowanych leków systemowych. To pomaga lekarzowi ocenić ryzyko i dopasować plan leczenia.
Kluczowe badania to: ocena ostrości i jakości widzenia, pomiar ciśnienia, ocena kąta przesączania, obrazowanie nerwu wzrokowego, pole widzenia oraz biometryczny dobór soczewki.
Ważne: stabilność ciśnienia przed zabiegiem zwiększa bezpieczeństwo i ułatwia plan pooperacyjny. Zaawansowana zmętniała soczewka może pogarszać jakość badań, dlatego czasem decyzja o operacji zaćmy ma też cel diagnostyczny.
- Zarezerwuj wystarczająco dużo czasu na wizytę – badania rozszerzone źrenice mogą wydłużyć czas konsultacji.
- Przed i po zabiegu stosuje się schemat kropli; w pierwszym tygodniu zwykle intensywne krople steroidowe i antybiotyki, a następnie sterydy przez 3–4 miesiące.
- Przestrzeganie zaleceń ma kluczowe znaczenie dla gojenia i dalszego monitorowania pacjentów.
Wybór metody operacji: fakoemulsyfikacja z trabekulektomią czy usunięcie zaćmy z MIGS
Dwie główne strategie to klasyczne połączenie fakoemulsyfikacji z trabekulektomią oraz mniej inwazyjne usunięcie zaćmy z zastosowaniem MIGS.
Fakotrabekulektomia łączy rozbicie soczewki ultradźwiękami i wszczepienie sztucznej soczewki z wytworzeniem nowej drogi odpływu cieczy. Jest wybierana, gdy potrzebna jest znacząca redukcja ciśnienia wewnątrzgałkowego i gdy kontrola chemiczna zawodzi.
MIGS to mniej inwazyjne rozwiązanie. Polega na wprowadzeniu mikroimplantu (~0,3 mm) do kanału odpływu. Zabieg trwa zwykle 15–30 min i często wystarcza u pacjentów z łagodniejszą formą choroby.
Co decyduje o wyborze metody?
- Stopień zaawansowania jaskry i cel docelowego ciśnienia.
- Tolerancja terapii kroplami oraz liczba stosowanych leków.
- Ocena ryzyka powikłań versus oczekiwana skuteczność obniżania ciśnienia.
| Kryterium | Fakotrabekulektomia | Usunięcie zaćmy z MIGS |
|---|---|---|
| Skuteczność obniżenia ciśnienia | wysoka | umiarkowana |
| Inwazyjność | wyższa | niska |
| Czas zabiegu | 60–120 min (zależnie od złożoności) | 15–30 min |
| Grupa pacjentów | trudna kontrola ciśnienia, zaawansowana choroba | łagodniejszy przebieg, chęć szybszej rekonwalescencji |
Decyzja zawsze opiera się na badaniach kwalifikacyjnych i indywidualnym planie leczenia. Dobór soczewki jest integralny, bo usunięcie zaćmy jest procedurą planowaną raz na życie i powinno wspierać kontrolę choroby.
Przebieg zabiegu krok po kroku: co dzieje się na sali operacyjnej
Na sali operacyjnej każdy ruch jest zaplanowany. Zaczyna się od jałowego obłożenia, ustawienia mikroskopu i monitorowania parametrów życiowych. Personel zapewnia komfort i bezpieczeństwo pacjenta.
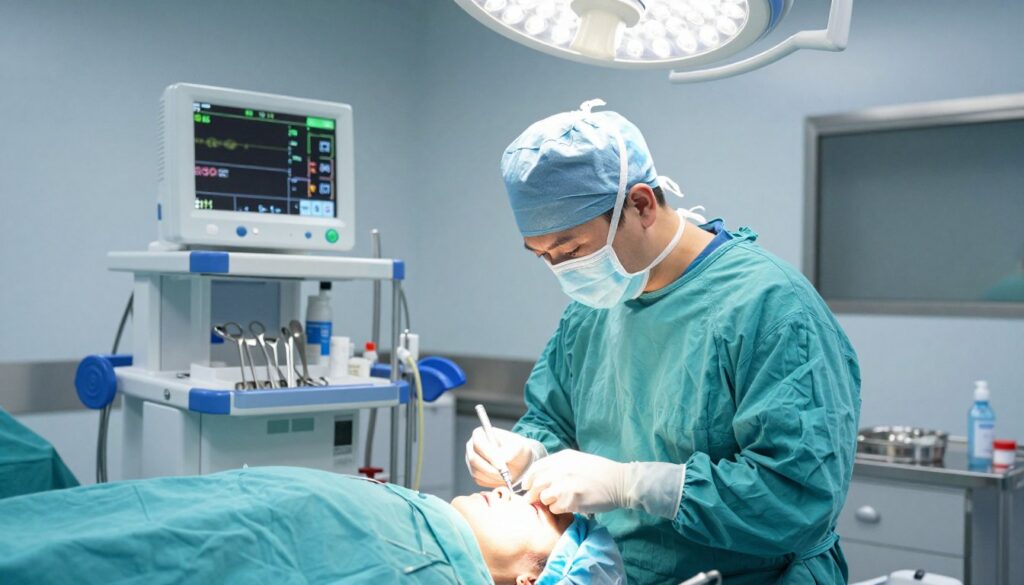
Krok po kroku — fakoemulsyfikacja: wykonuje się małe cięcie, dzieli jądro soczewki na cztery części, rozbija ultradźwiękami i usuwa. Następnie wszczepia się sztuczną soczewkę dopasowaną podczas badań przedoperacyjnych.
Gdy dodajemy trabekulektomię, chirurg wykonuje dodatkowe nacięcie spojówki i twardówki. Wycina fragment beleczkowania, tworząc nową drogę odpływu cieczy wodnistej. Rana jest zszywana — nici bywają wchłanialne lub nylonowe.
W wariancie z MIGS stosuje się cięcie do ~3 mm. Po fakoemulsyfikacji wszczepia się mikroimplant do kanału odpływu. Ten element poprawia mechanikę odpływu i pomaga obniżyć ciśnienie.
„Czas zabiegu zależy od złożoności — zwykle 15–30 minut przy MIGS, dłużej w bardziej skomplikowanych przypadkach.”
W praktyce techniczne detale — wielkość cięcia i sposób szycia — zależą od anatomii oka, typu soczewki i planowanej procedury. To wpływa na czas i przebieg gojenia.
Znieczulenie i komfort pacjenta podczas operacji zaćmy i jaskry
Przed zabiegiem warto wiedzieć, jak dobór znieczulenia wpływa na komfort i bezpieczeństwo podczas procedury. Najczęściej stosuje się znieczulenie pozagałkowe lub okołogałkowe, które znacznie zmniejsza ból i pozwala chirurgowi pracować precyzyjnie.
W krótszych procedurach z użyciem MIGS pacjent zwykle nie odczuwa bólu, a zabieg trwa do 30 minut. Może pojawić się uczucie dotyku, ucisk lub jasne światło z mikroskopu. Personel poprosi o nieruszanie oka, co ułatwia przebieg i skraca czas.
Znieczulenie ogólne rozważa się rzadko — głównie u dzieci lub osób niespokojnych i niewspółpracujących. Anestezjolog oceni ryzyko na podstawie stanu zdrowia i chorób przewlekłych.
Jak się przygotować: zgłoś lekarzowi listę leków i chorób, zaplanuj transport do domu i opiekę po zabiegu. Dobra komunikacja z zespołem zwiększa komfort i poprawia jakość zabiegu oraz późniejszej rehabilitacji wzroku.
Ryzyko powikłań i jak się je minimalizuje w planie leczenia
Każdy zabieg wiąże się z pewnym ryzykiem, dlatego plan leczenia uwzględnia możliwe komplikacje i działania zapobiegawcze.
Najczęstsze powikłania to: infekcje, krwawienie wewnątrzgałkowe, stan zapalny, przemieszczenie lub zwichnięcie soczewki oraz nadmierne spłycenie komory przedniej. Rzadko pojawia się agresywna forma choroby.
Jak lekarz zmniejsza ryzyko powikłań: preferuje technikę dwóch cięć w określonych sytuacjach, stosuje rygorystyczną aseptykę i kontrolę stanu zapalnego. Plan kontroli po zabiegu ułatwia szybkie wykrycie problemów.
Po zabiegu schemat kropli obejmuje antybiotyk w celu profilaktyki oraz intensywne steroidy w pierwszym tygodniu. Następnie sterydy zwykle kontynuuje się przez 3–4 miesiące.
Kontrola ciśnienia wewnątrzgałkowego jest kluczowa — nie warto czekać na objawy, bo u niektórych pacjentów pogorszenie może być bezbolesne.
- Nasilający się ból oka, gwałtowne pogorszenie widzenia lub duże zaczerwienienie — to objawy alarmowe wymagające natychmiastowego kontaktu z okulistą.
- Przejściowe zamglenie widzenia bywa częste i zwykle ustępuje w ciągu miesięcy.
„Plan leczenia ma na celu ograniczyć ryzyko powikłań i zapewnić szybką interwencję w przypadku niepokojących objawów.”
Rekonwalescencja, krople i koszty: jak zaplanować powrót do codzienności
Powrót do normalnego rytmu życia po usunięcia soczewki wymaga prostego planu.
Pierwsza doba: odpoczynek, ochrona oka, unikanie dźwigania i pocierania. Pierwszy tydzień: delikatne czynności domowe, brak pływania i zanurzania twarzy. W kolejnych tygodniach stopniowo zwiększamy aktywność, zgodnie z zaleceniami lekarza.
Krople: antybiotyk na kilka dni i leki przeciwzapalne; steroidy często przez 3–4 miesiące. Regularne stosowanie zmniejsza ryzyko infekcji i przyspiesza gojenie.
Koszty jednoczasowego leczenia mieszczą się około 4500–7150 zł; w niektórych placówkach dostępna jest refundacja NFZ dla połączenia usunięcia zaćmy z procedurą przeciwjaskrową.
Organizacja: zaplanuj wizyty kontrolne, transport po zabiegu i dni wolne od pracy. Celem jest poprawa jakości widzenia i długoterminowa ochrona wzroku przed utraty funkcji.

Interesuję się zdrowiem oczu i tym, jak codzienne nawyki wpływają na wzrok. Lubię porządkować wiedzę tak, żeby była zrozumiała i bez niepotrzebnego straszenia. Zwracam uwagę na profilaktykę, objawy, których nie warto ignorować, oraz na to, jak przygotować się do badań. Cenię rzetelność i jasny język, bo w tematach zdrowotnych liczy się spokój i konkret.